Fernando Galán Galán
Profesor Titular de Medicina
Especialista en Medicina Interna
Experto en Miopatía Mitocondrial del Adulto
Fibromialgía y Síndrome de Fatiga crónica
BLOG
ALGUNOS PACIENTE RECHAZAN EL TRATAMIENTO FARMACOLÓGICO DE LA OSTEOPROROSIS POR TEMOR A LOS EFECTOS SECUNDARIOS. 2ª parte OSTEONECROSIS DE LA MANDÍBULA
La osteonecrosis de la mandíbula es una condición poco común que puede ocurrir después de la exposición a medicamentos antirresortivos utilizados para tratar la osteoporosis, como los bisfosfonatos o el denosumab,
ACLARANDO LAS DIFERENTES TERMINOLOGÍAS
Dado que tanto bisfosfonatos (BFs) como denosumab, son medicamentos antirresortivos, y a través de diferentes mecanismos moleculares de acción están asociados con la osteonecrosis de la mandíbula (ONM en inglés ONJ),
- la ONM relacionada con agentes antirresortivos (ARONJ) se ha sugerido como un término integral que abarca tanto osteonecrosis de la mandíbula relacionada con bisfosfonato (BRONJ) como osteonecrosis de la mandíbula relacionada con denosumab (DRONJ).
- La Asociación Estadounidense de Cirujanos Orales y Maxilofaciales (AAOMS) ha propuesto el término "Osteonecrosis de la mandíbula relacionada con la medicación" (MRONJ),
Es probable que la patogénesis de la osteonecrosis de la mandíbula sea multifactorial y pueda implicar un efecto sinérgico entre la infección / trauma local y la disminución del recambio óseo después de la exposición a bisfosfonatos o denosumab.
El factor dominante en la evaluación de la probabilidad de desarrollo de osteonecrosis de la mandíbula es la exposición acumulativa del paciente a los bifosfonatos o denosumab, teniendo en cuenta tanto la dosis por tratamiento y el número de administraciones dadas desde el comienzo del tratamiento.
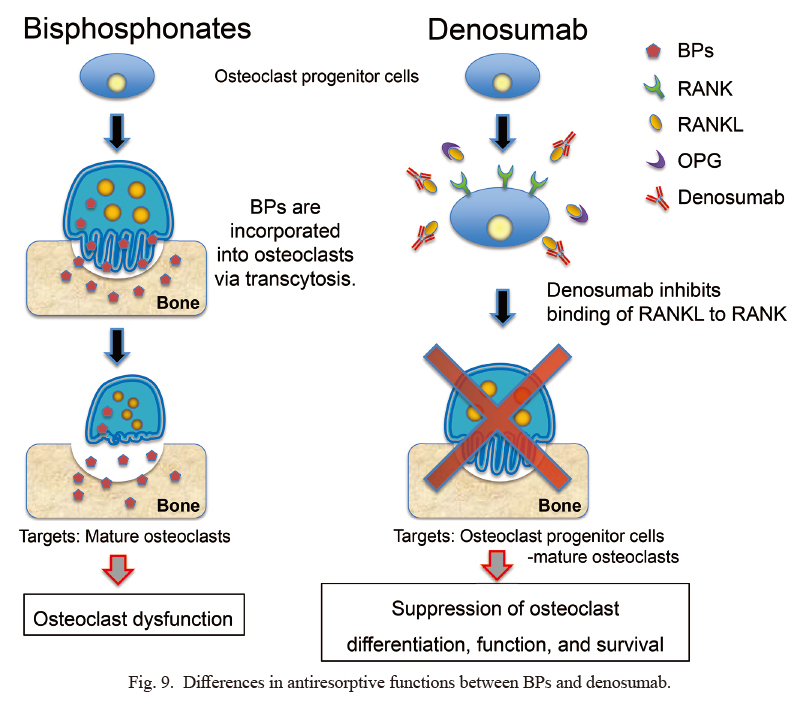
DIFERENTES MECANISMOS DE ACCIÓN
- Cuando los osteoclastos comienzan a reabsorber el hueso impregnado de bisfosfonato, los bisfosfonatos liberados se unen a la farnesil pirofosfato sintasa dentro de los osteoclastos, lo que finalmente conduce a la apoptosis
- El denosumab es un anticuerpo monoclonal completamente humano, que tiene un modo de acción diferente al de los bifosfonatos. Se une al activador del receptor del ligando del factor nuclear κ-B (RANKL) (RANKL); al hacerlo, evita la activación de RANK en la superficie de osteoclastos y precursores de osteoclastos. La inhibición de la interacción RANKL-RANK impide la formación, función y supervivencia de los osteoclastos, lo que disminuye la resorción ósea.
- Los efectos de los bisfosfonatos en el hueso pueden continuar hasta 3 años después de la última administración debido a la acumulación en la matriz ósea.
- Por el contrario, el denosumab NO se acumula en el hueso y ejerce un efecto más transitorio sobre la inhibición de la resorción ósea.
- Se sabe que el denosumab tiene una vida media más corta (26 días) en comparación con los BF (10-12 años) y que no se acumula en el hueso y se vuelve inerte dentro de los 6 meses posteriores a la última administración.
La incidencia de osteonecrosis de la mandíbula asociada con el tratamiento con bisfosfonatos o denosumab a dosis bajas
- es ligeramente superior 0,001-0,01% a la de la población general (<0,001%)
Diagnóstico de osteonecrosis de la mandíbula
Signos y síntomas
- Ninguno / asintomático
- Dolor
- Infección de tejidos blandos con inflamación, ulceración y supuración.
- Formación de tractos y fístulas de seno intra y extraoral.
- Parestesia o anestesia de un nervio asociado
- Fractura patológica
- Sinusitis maxilar crónica
- La radiografía simple puede no demostrar lesiones en la etapa temprana y cuando son visibles, las características no son específicas e incluyen: secuestro de lesión lucente, mixta o esclerótica mal definida, proliferación perióstica destrucción de estructuras adyacentes. La TC, es la prueba radiológica, que con mayor sensibilidad y especificidad permite detectar pacientes en estadios precoces de la enfermedad
Las condiciones comúnmente confundidas con la osteonecrosis de la mandíbula incluyen: osteitis alveolar, sinusitis, gingivitis y periodontitis, patología periapical, odontalgia, neuralgias atípicas y osteomielitis esclerosante crónica.
La Osteonecrosis de la mandíbula se diagnostica definitivamente cuando se cumplen las siguientes tres condiciones
- La exposición del hueso alveolar en la cavidad oral, la mandíbula y / o la cara que ha estado presente durante al menos 8 semanas después de la primera detección por parte de un médico u odontólogo, o el hueso es palpable en la fístula intraoral o extraoral durante más de 8 semanas.
- Exposición a potentes agentes antirresortivos (BPs o denosumab)
- Sin antecedentes de radioterapia en la mandíbula
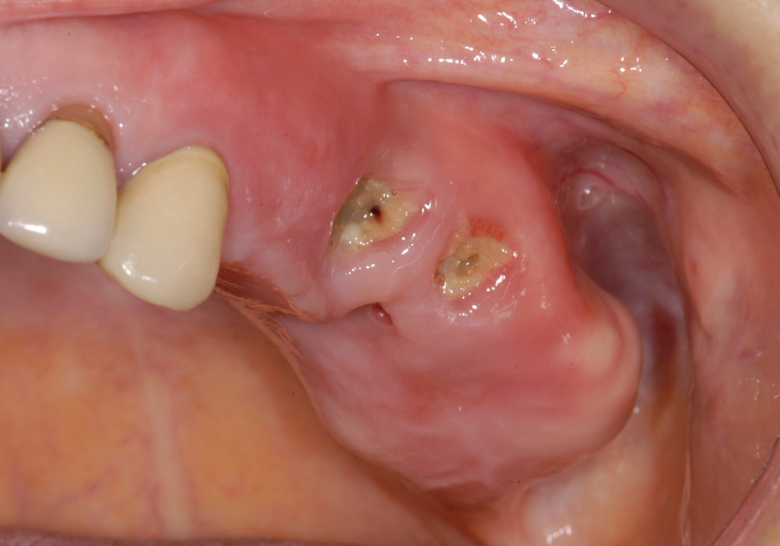
Mujer con osteonecrosis de la mandíbula de la parte posterior del maxilar izquierdo incluyendo el seno maxilar. El cuadro clínico muestra hueso expuesto con signos de infección del entorno y secreción de pus.
AAOMS (American Association of Oral Maxilofacial Surgery)
Etapas de la osteonecrosis de la mandíbula.
Etapa 0: sin evidencia clínica de hueso necrótico, pero hallazgos clínicos no específicos, cambios radiográficos y síntomas
Etapa 1: Hueso expuesto necrótico o fístula que puede sondearse hasta el hueso, asintomática, sin evidencia de infección
Etapa 2: Hueso expuesto necrótico o fístula que puede sondearse hasta el hueso, asociada con infección
Etapa 3: Hueso expuesto necrótico o fístula que puede sondearse hasta el hueso, asociada con infección y complicaciones adicionales
Etapas y enfoque de tratamiento
Los objetivos del tratamiento se centran principalmente en controlar el dolor, la infección y la progresión de la necrosis ósea.
Etapa 0: dado que esta etapa representa un período prodrómico sin síntomas específicos, el objetivo del tratamiento es solo un tratamiento sintomático para controlar el dolor y las infecciones, además de una estrecha monitorización de cualquier signo de progresión en el estado clínico o imagen radiográfica.
Etapa 1: en esta etapa, el paciente está asintomático, pero con evidencia de exposición ósea. El tratamiento es enjuague bucal con clorhexidina al 0.12% y citas regulares de seguimiento. No se requiere intervención antibiótica ni quirúrgica en esta etapa.
Etapa 2: en esta etapa, debido a la evidencia de necrosis e infección asociada, el tratamiento de elección es un régimen antibiótico con un enjuague bucal antimicrobiano.
Etapa 3: el tratamiento quirúrgico está indicado en combinación con un régimen antibiótico en esta etapa. El abordaje quirúrgico varía entre el desbridamiento para completar la resección con posible reconstrucción inmediata con placas u obturadores.
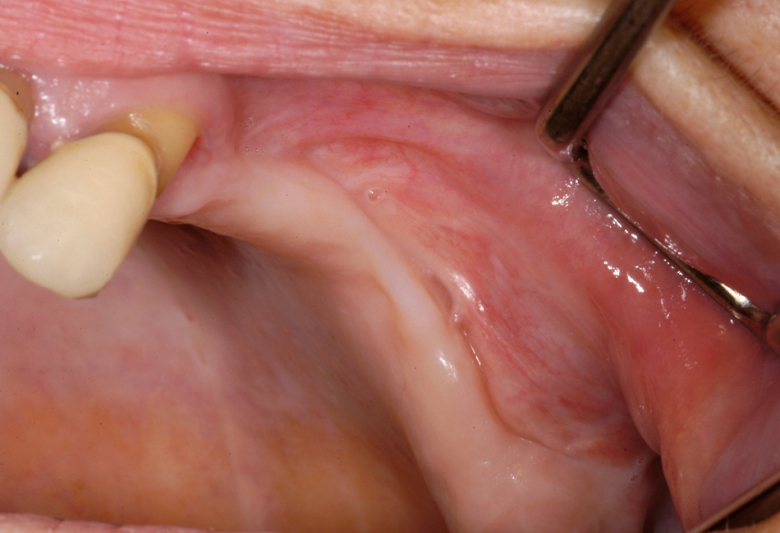
La misma paciente muestra la situación después del tratamiento quirúrgico con remisión completa sin ninguna dehiscencia restante del tejido blando
Aunque la osteomielitis de la mandíbula difiere claramente de la osteonecrosis de la mandíbula (ONM), los pacientes con estadio 1 (ONM) pueden desarrollar infección, progresando así al estadio 2 o 3
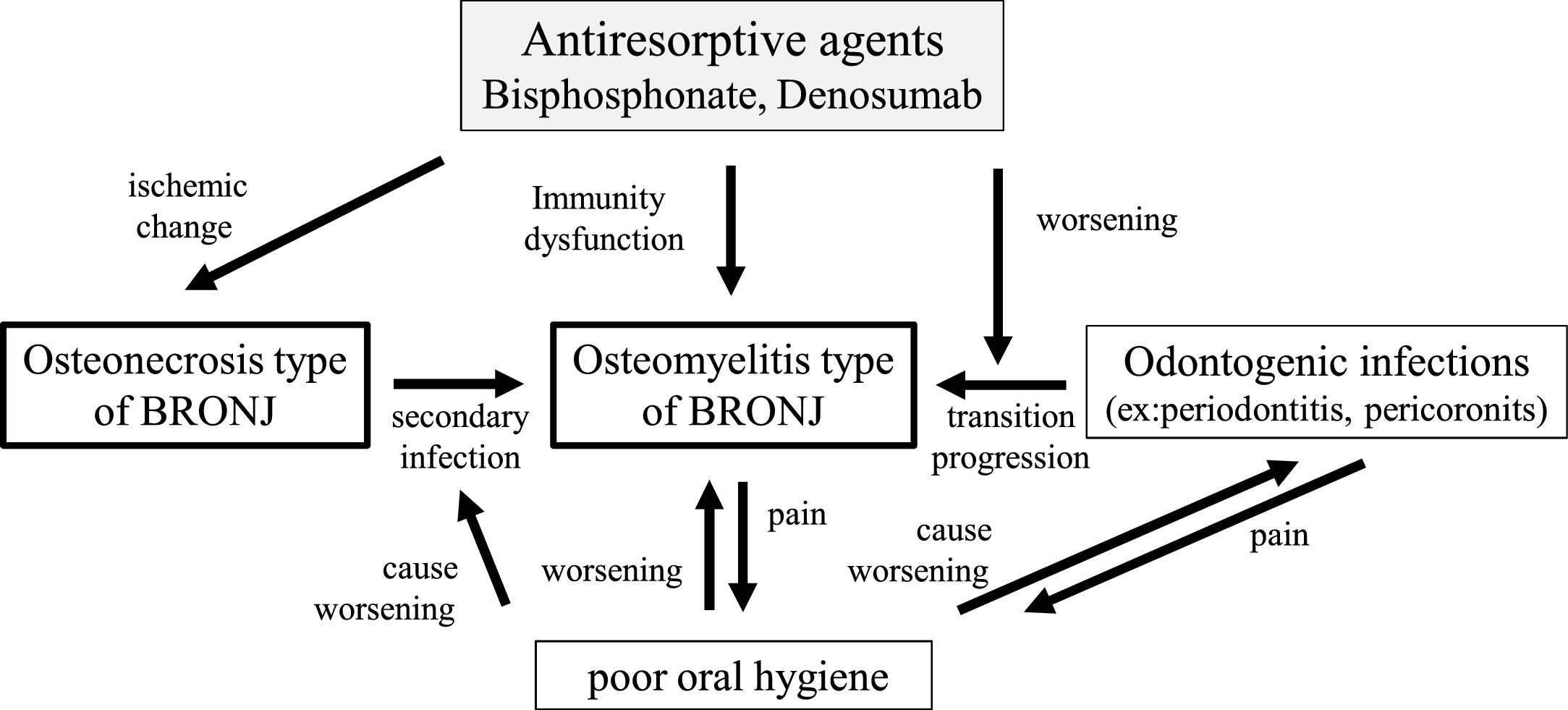
Los factores potenciales que aumentan el riesgo incluyen
- Una mala higiene bucal, tabaquismo, diabetes mellitus, uso concomitante de glucocorticoides y / o quimioterapia y procedimientos dentales invasivos, como extracciones o implantes dentales.
- Y también enfermedad dental preexistente y dentaduras postizas mal ajustadas.
- Más del 90% de los casos de osteonecrosis de la mandíbula ocurren en pacientes oncológicos tratados con bisfosfonatos intravenosos, dosis altas y duración prolongada
Para la gran mayoría de los pacientes con osteoporosis tratados con medicamentos antirresortivos que desarrollan OSTEONECROSIS MANDIBULAR (ONM), el curso clínico es leve y autolimitado, y la mayoría de las veces se puede tratar de forma conservadora.
CONCLUSIONES
- La osteonecrosis de la mandíbula es una condición poco común que puede ocurrir después de la exposición a medicamentos antirresortivos utilizados para tratar la osteoporosis, como los bisfosfonatos o el denosumab.
- La incidencia de osteonecrosis de la mandíbula asociada con el tratamiento con bisfosfonatos o denosumab a dosis bajas, es ligeramente superior (0,001-0,01% ) a la de la población general (<0,001%)
- Se sabe que el denosumab tiene una vida media más corta (26 días) en comparación con los Bisfofonatos (10-12 años) y que no se acumula en el hueso y se vuelve inerte dentro de los 6 meses posteriores a la última administración.
- Las condiciones comúnmente confundidas con la osteonecrosis de la mandíbula incluyen: osteitis alveolar, sinusitis, gingivitis y periodontitis, patología periapical, odontalgia, neuralgias atípicas y osteomielitis esclerosante crónica.
- Para la gran mayoría de los pacientes con osteoporosis tratados con medicamentos antirresortivos que desarrollan ONM, el curso clínico es leve y autolimitado, y la mayoría de las veces se puede tratar de forma conservadora.
REFERENCIAS
- Wan TJ, et al. Mitigating Osteonecrosis of the Jaw (ONJ) Through Preventive Dental Care and Understanding of Risk Factors. Bone Res . 2020;8:1-7. doi: 10.1038/s41413-020-0088-1.
- Nicolatou-Galitis O, et al. Medication-related Osteonecrosis of the Jaw: Definition and Best Practice for Prevention, Diagnosis, and Treatment. Oral Surg Oral Med Oral Pathol Oral Radiol. 2019;127:117-135.
PROF. DR. FERNANDO GALAN




