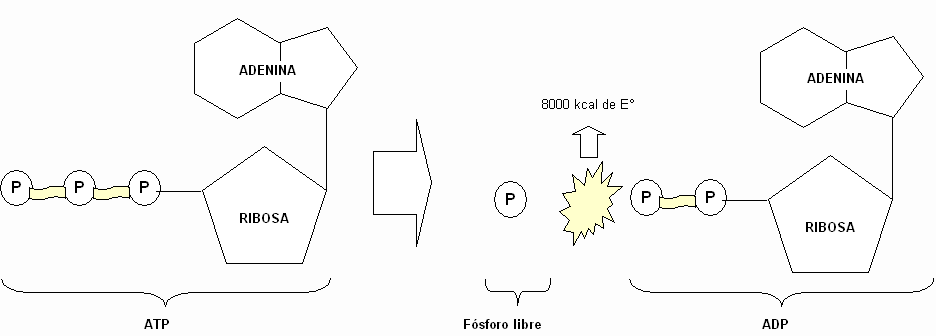
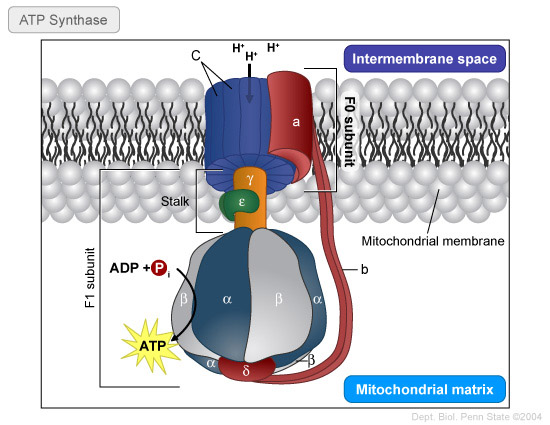
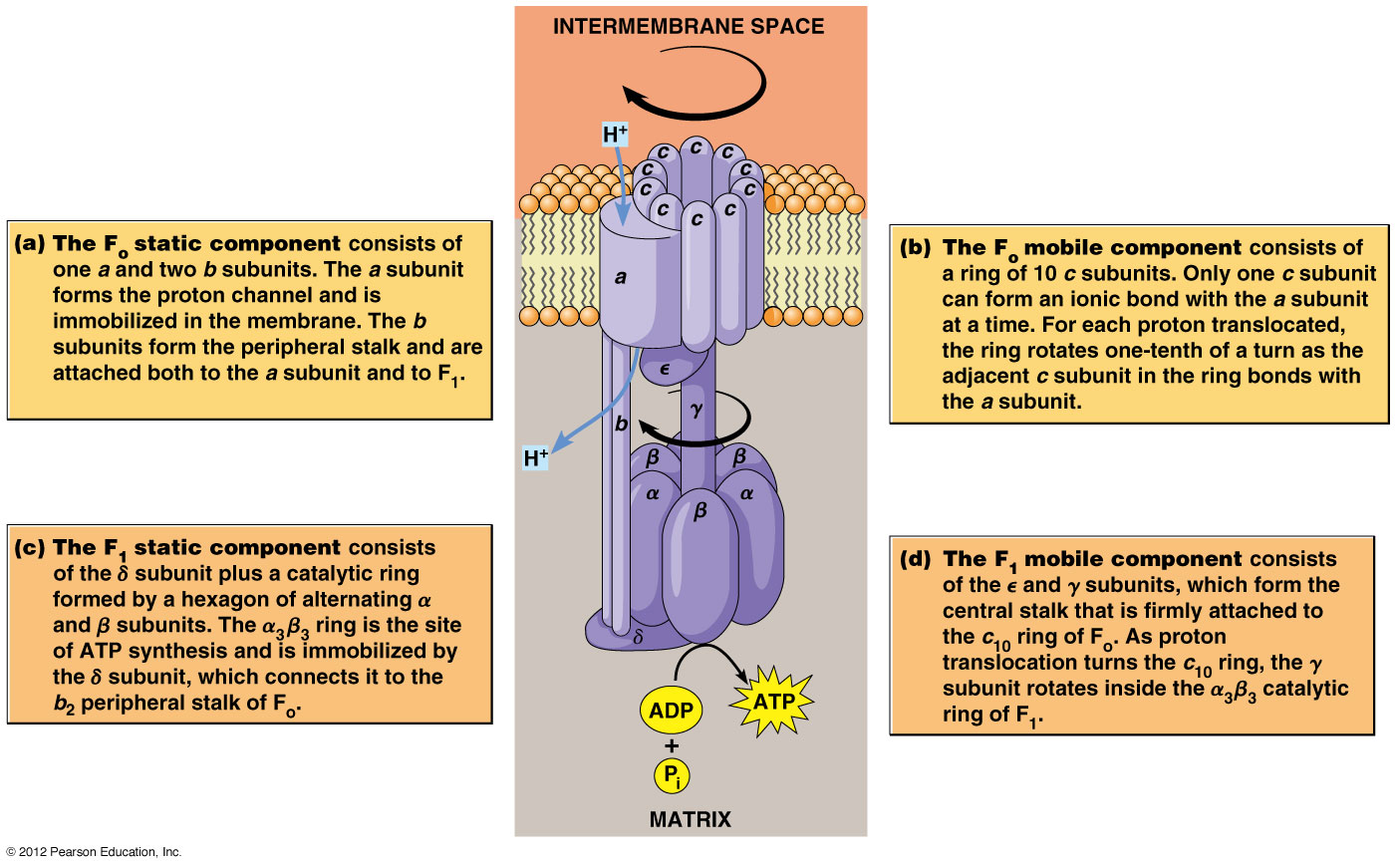
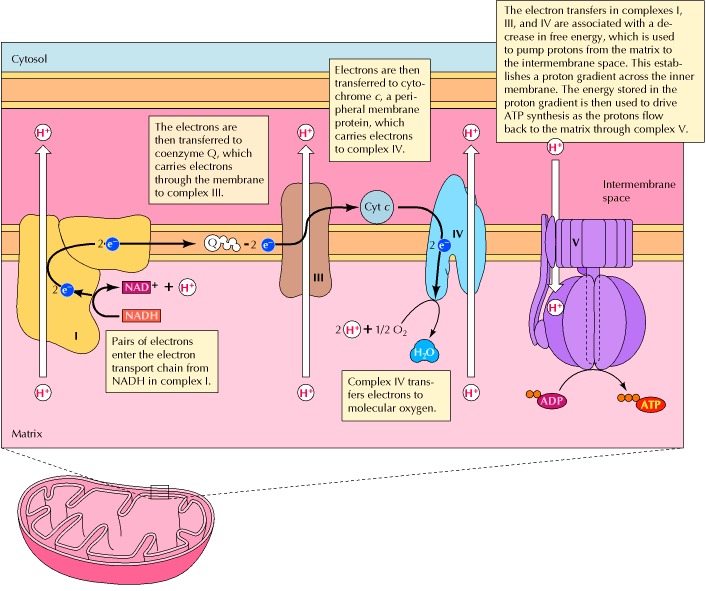
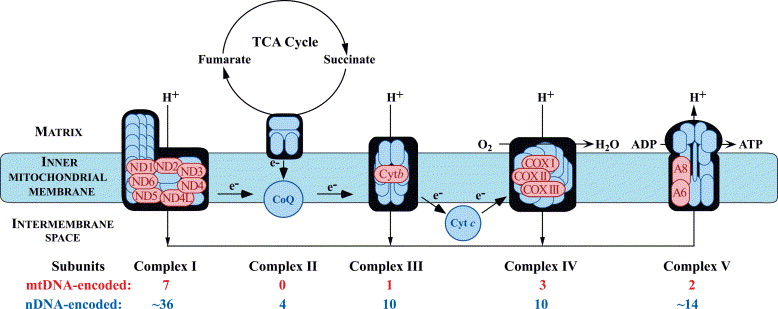
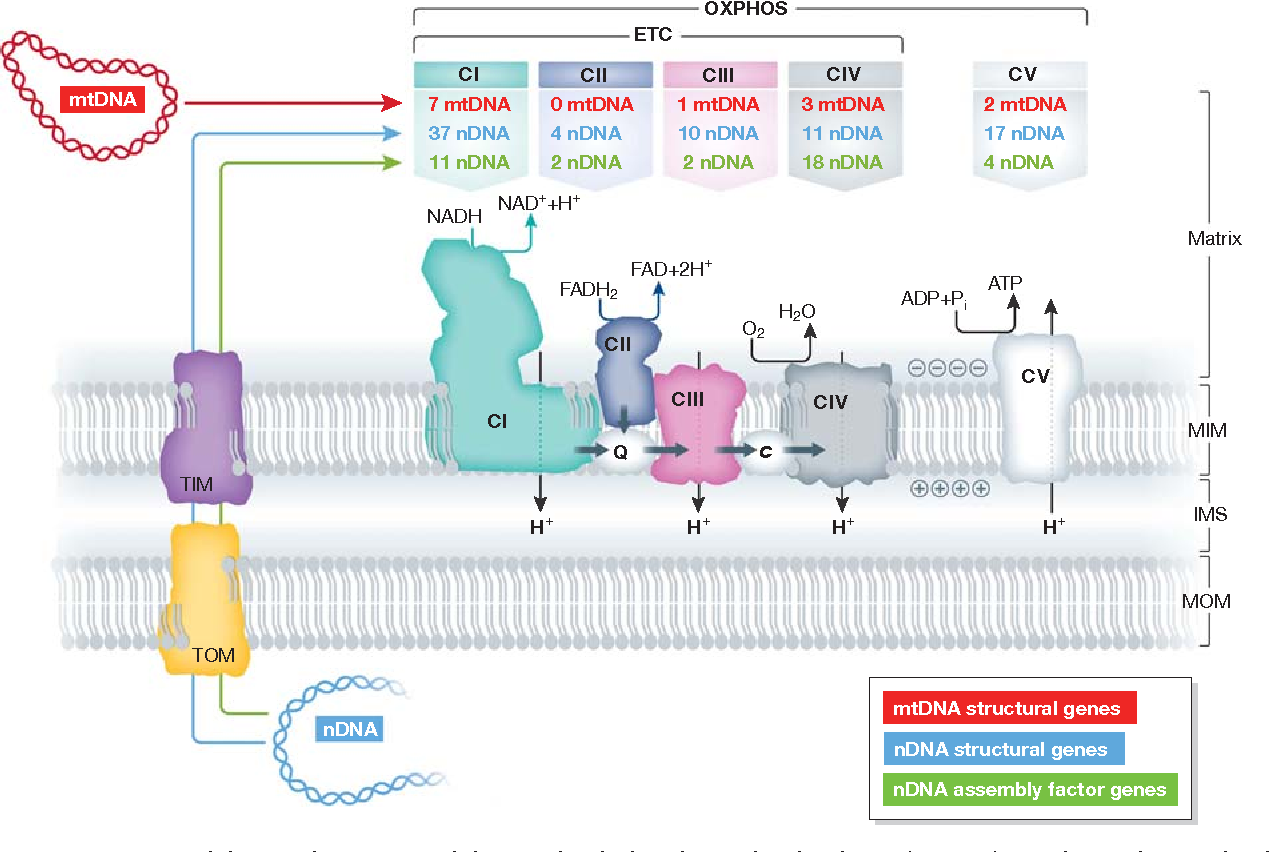
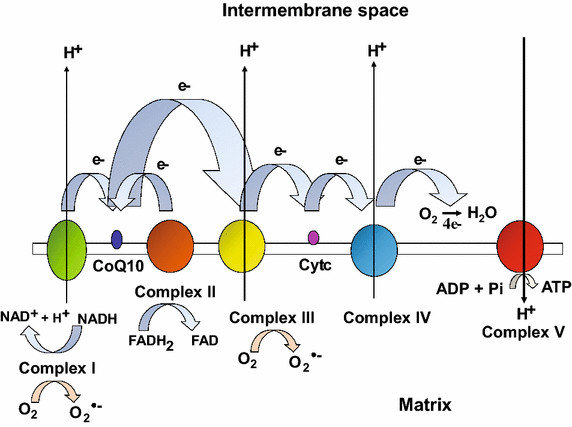
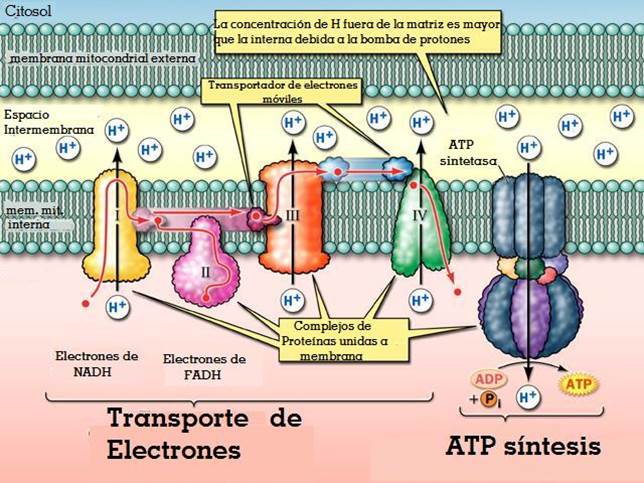
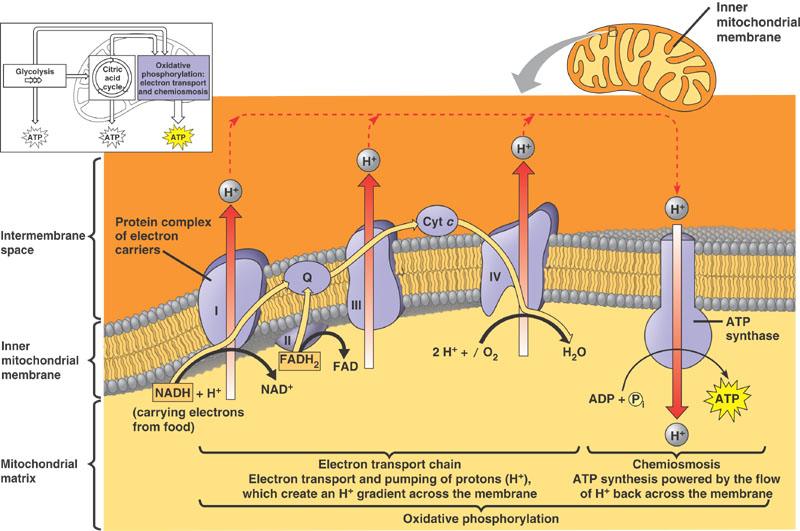
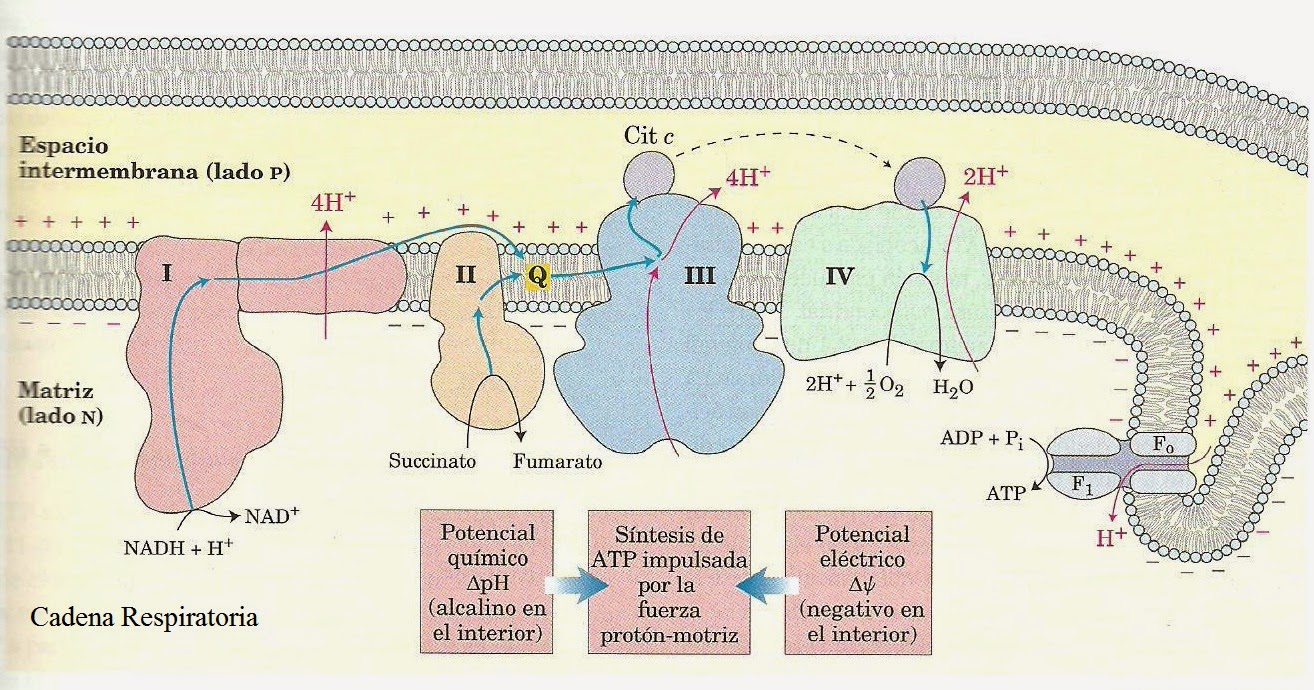
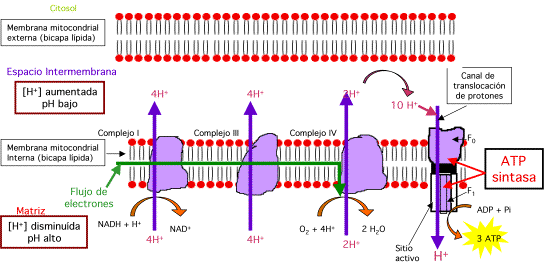
Un equipo de investigadores de los Estados Unidos, China y Taiwán ha identificado- recientemente - a tres familias no relacionadas - con miembros cuyas mitocondrias contenían ADN de ambos padres.
La historia comenzó cuando un paciente de cuatro años que sufría de cansancio, hipotonía, dolor muscular y ptosis fue evaluado por el Dr. Taosheng Huang en el Centro Médico del Hospital Infantil de Cincinnati sospechando una enfermedad mitocondrial. Realizó la secuenciación completa del ADNmt. Aunque este análisis NO reveló mutaciones patógenas o probablemente patógenas, se identificaron nueve variantes homoplásmicas y 31 variantes heteroplásmicas. Con un nivel promedio de heteroplasmia de 29% -71% .
COMENTARIO 1
HETEROPLASMIA
- es la presencia de ADN mitocondrial de distintos tipos en la misma célula.
- se dice de un individuo que es heteroplasmático cuando presenta una mezcla de dos poblaciones diferentes de mitocondria.
La heteroplasmia mitocondrial es común en poblaciones humanas sanas.
Homoplasmia: Todas las células de una persona normal tienen el mismo ADNmt.
CONTINUA LA HISTORIA….
Desconcertado, secuenció el ADN mitocondrial de los otros miembros de la familia del niño, incluidos sus hermanas, padres, abuelos y hermano de sus madre y hermanas de su abuelo. Al parecer, el niño había recibido las extrañas mitocondrias de su madre, que compartía el alto nivel de heteroplasmia. Pero un análisis más profundo reveló que su madre, su abuelo y dos de las hermanas de su abuelo habían heredado el ADN mitocondrial de ambos padres.
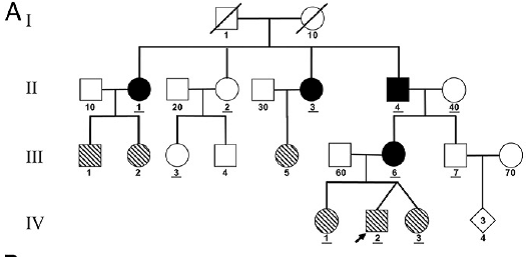
Pedigrí familia A
Los símbolos rellenos en negro indican la transmisión de ADNmt biparental
Los símbolos rellenos en diagonal indican que hay un alto número y nivel de heteroplasmia de ADNmt , pero con transmisión materna normal.
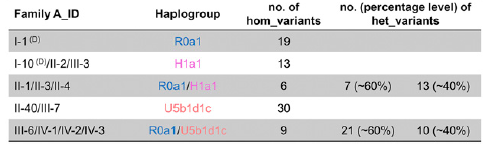
RESUMEN DE LA FAMILIA A: haplogrupos
II-1 y II-3 tías abuelas maternas: haplogrupo R0a1/H1A1
II-4 Abuelo materno: haplogrupo R0a1/H1A1
II-40 Abuela materna: haplogrupo U5b1d1c
III-6 Madre: haplogrupo R0a1/ U5b1d1c
IV-2 Probando : haplogrupo R0a1/ U5b1d1c
IV-1 y IV-3 hermanas de probando: : haplogrupo R0a1/ U5b1d1c
Esto indica que su madre tenía transmisión de ADNmt biparental (haplogrupo R0a1/ U5b1d1c); del abuelo materno del probando (R0a1) y de la abuela materna del probando(U5b1d1c) .
El 60% del ADNmt del niño (R0a1) coincidió con el de su abuelo materno. Esto significaba que su madre había recibido la misma cantidad (60%) de mitocondrias de su padre (R0a1), y solo el 40% de su propia madre (U5b1d1c), como "normal".
COMENTARIO 2
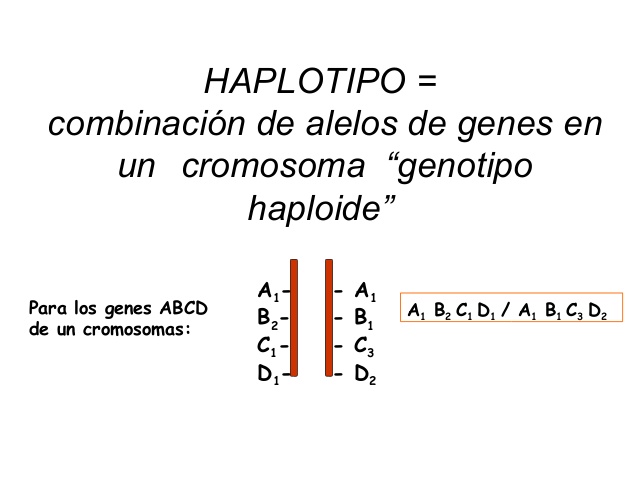
HAPLOTIPO
Es un grupo de alelos de genes en un cromosoma estrechamente ligados que se heredan, generalmente, como una sola unidad. Estas regiones acumulan polimorfismos de nucleótido sencillo (SNPs), por lo que la palabra haplotipo también puede hacer referencia a SNPs que se transmiten en bloque (el equivalente a un párrafo). Es un conjunto de variaciones del ADN, o polimorfismos, que tienden a ser heredados juntos. Haplotipo se puede referir a una combinación de alelos o a un conjunto de polimorfismos de nucleótido sencillo (SNPs) que se encuentran en el mismo cromosoma
HAPLOGRUPO
Conjunto de secuencias (haplotipos) que comparten polimorfismos específicos y tienen un origen común (relacionadas por descendencia)
- Los haplogrupos están definidos por “motivos” (polimorfismos específicos en ciertas posiciones) localizados en la región control y en la región codificante.
El ADN mitocondrial (ADNmt) es categorizado en varios tipos y grupos denominados haplotipos y haplogrupos . Es decir, hay variaciones en el código genético de las mitocondrias que encajan en agrupaciones. Estos grupos pueden rastrear linajes muy atrás en el tiempo. Hay 39 diferentes diversos haplogrupos de mtDNA en la que encajan todos los seres humanos, y hay variaciones de estos tipos.
Haplotipos y haplogrupos
En las aproximadamente 8,000 generaciones que nos separan de nuestros ancestros africanos comunes, nuestro ADNmt ha divergido. Aunque la diferencia entre dos personas es inferior al 1%, existen diferencias suficientes para ver patrones en las secuencias de ADNmt.
- El conjunto de polimorfismos para un individuo se llama un haplotipo.
- Los haplotipos similares se pueden agrupar en haplogrupos.
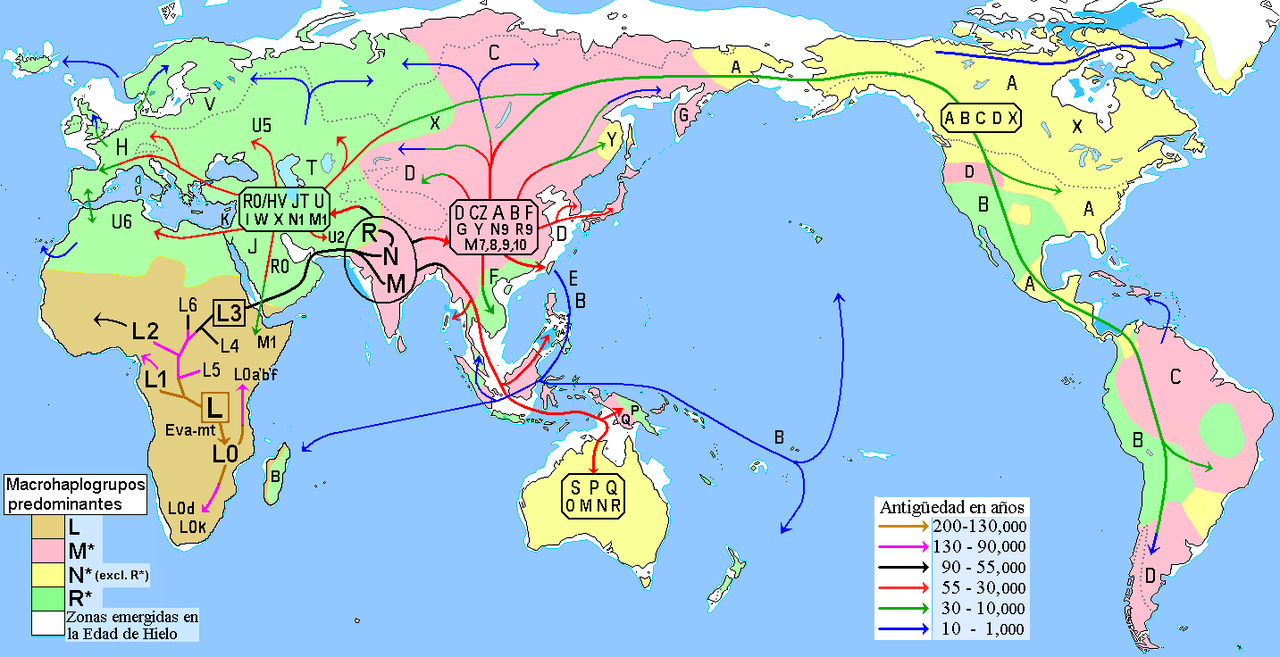
HAPLOGRUPOS MÁS FRECUENTES EN ESPAÑA
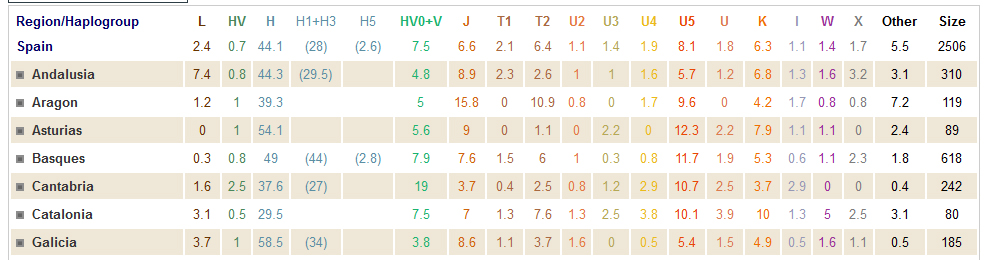
El haplogrupo H es el dominante dándose las mayores frecuencias en Galicia, Asturias y el País Vasco. El siguiente es el U5 seguido del V y el J. También existe la presencia de los haplogrupos T y K, aunque su presencia es menor.
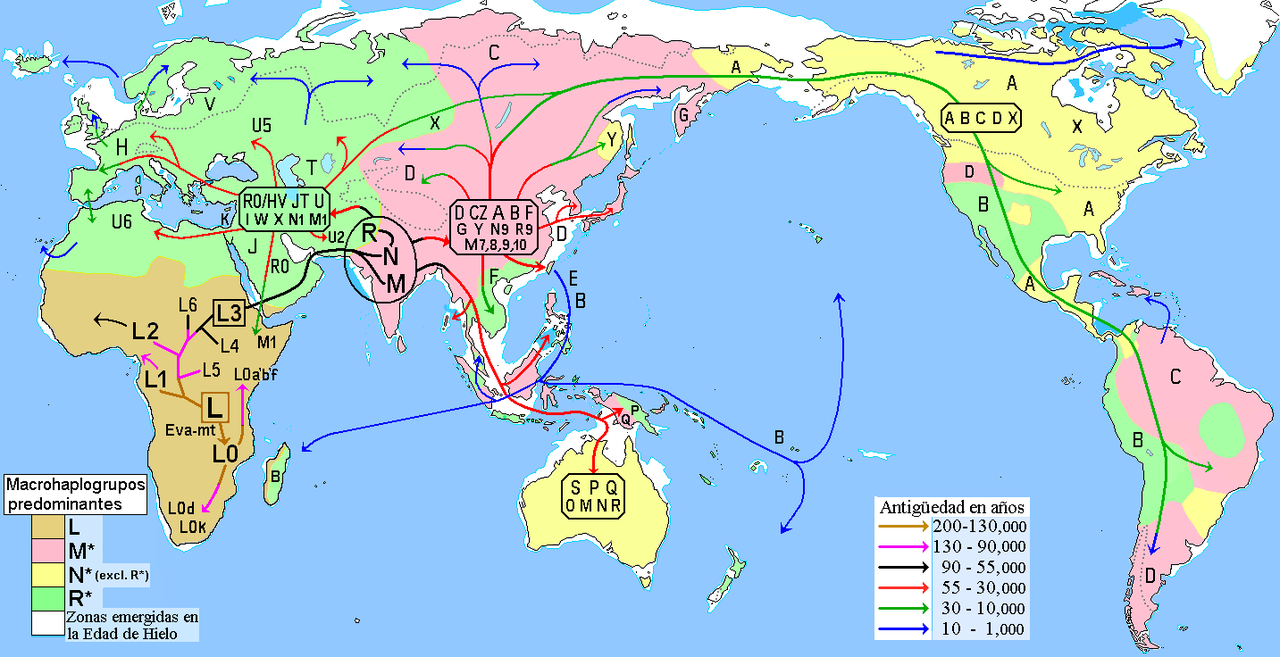
Mapa de la hipótesis de las migraciones humanas, basada en el origen y dispersión de los haplogrupos del ADN mitocondrial.
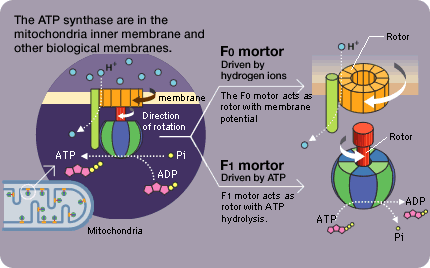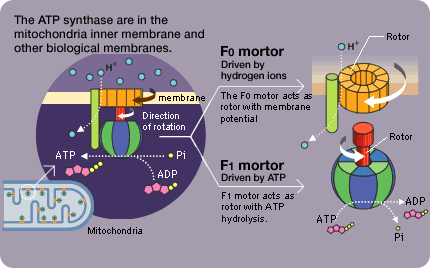
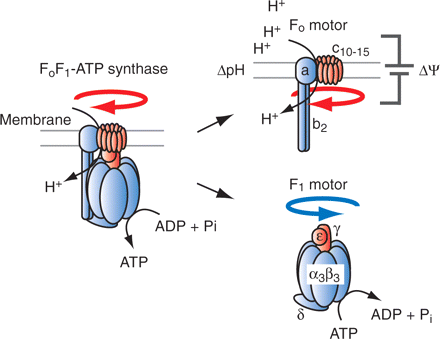
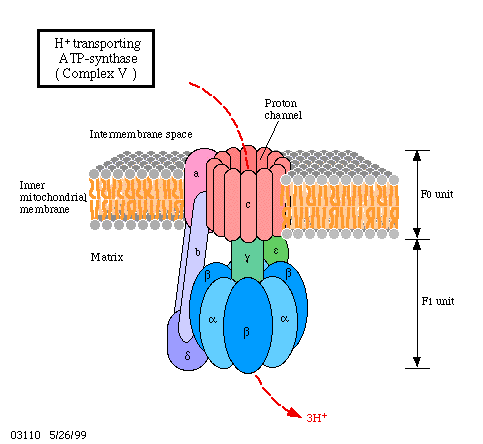
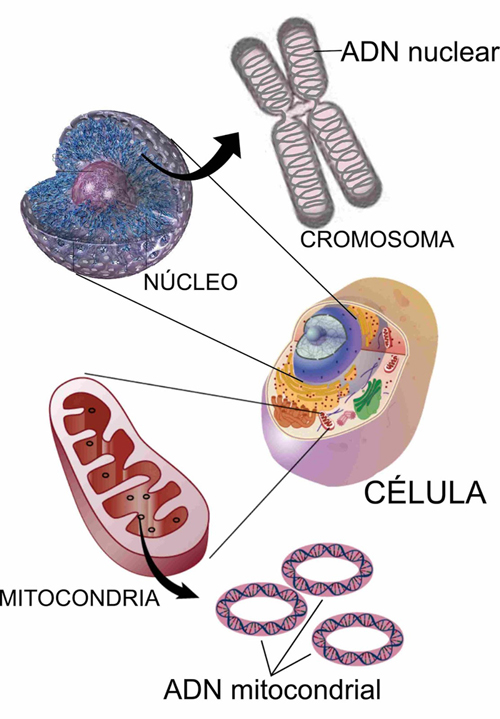
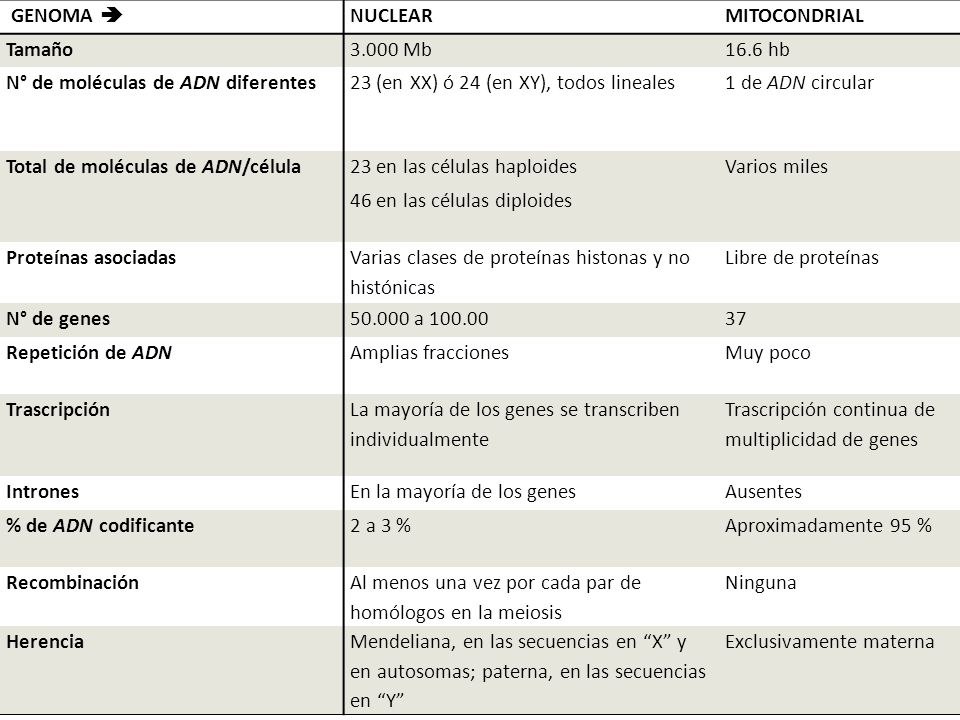
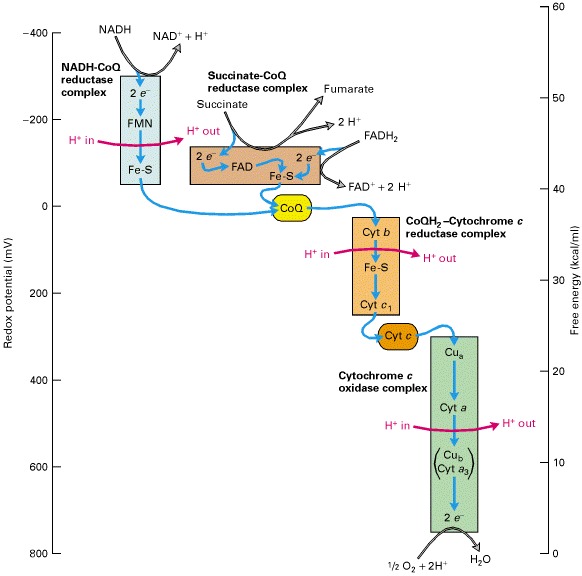
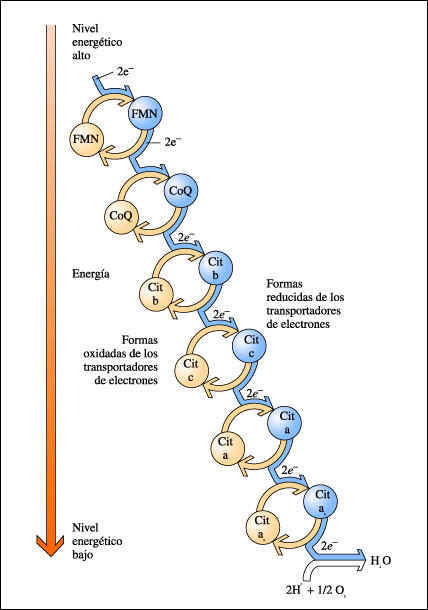
A diferencia del ADN nuclear en el que solo hay dos copias de cada gen por célula, miles de copias de ADN mitocondrial (ADNmt) están presentes en cada célula nucleada.
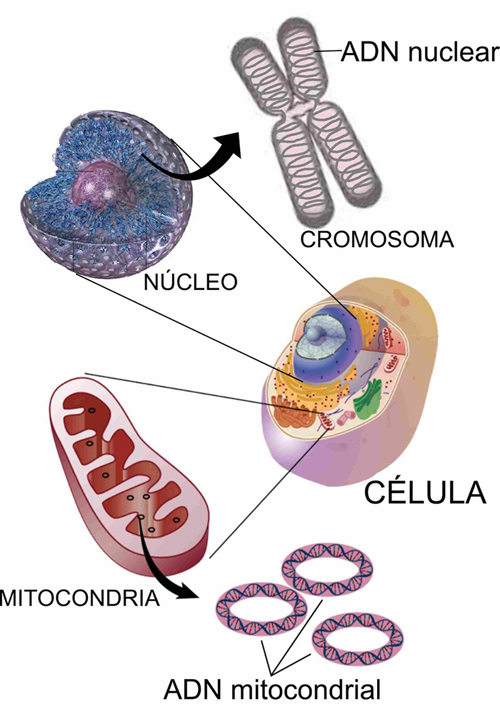
Número de moléculas de ADNmt:
- unos pocos cientos en espermatozoide
- 200.000 copias en ovocito
La mitocondria cuenta con su propio material genético formado por ADN, con ciertas peculiaridades estructurales. De entre ellas destaca que el ADN es bicatenario, circular y se presenta en múltiples copias (>1000) en una misma célula. Más del 93% del ADN mitocondrial es codificante (frente a tan sólo el 1,5% del ADN nuclear) y sus 37 genes, no tienen intrones.
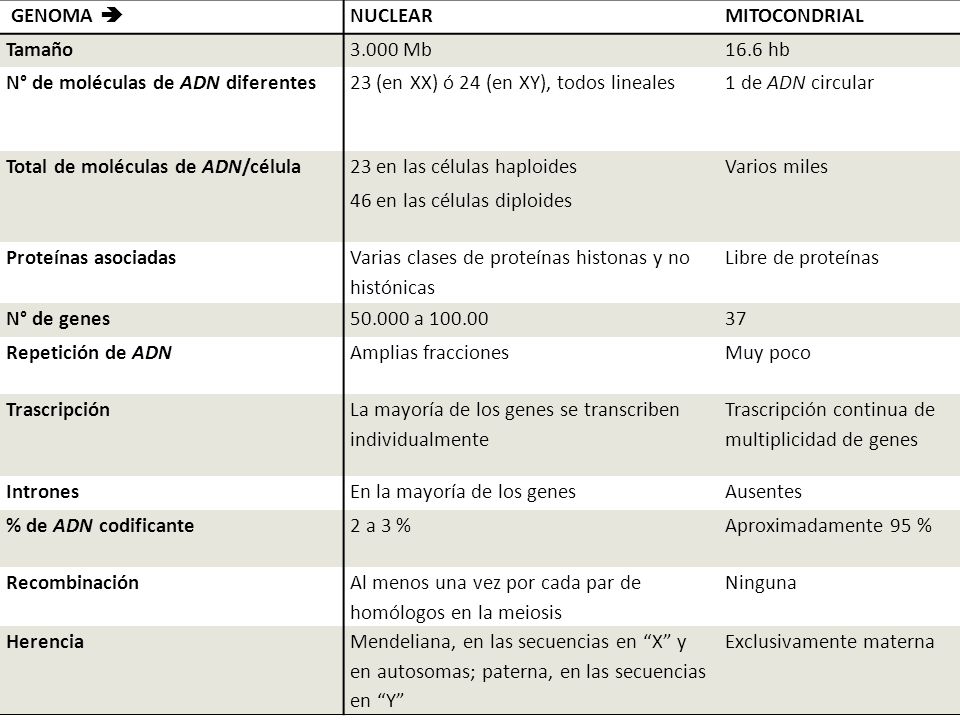
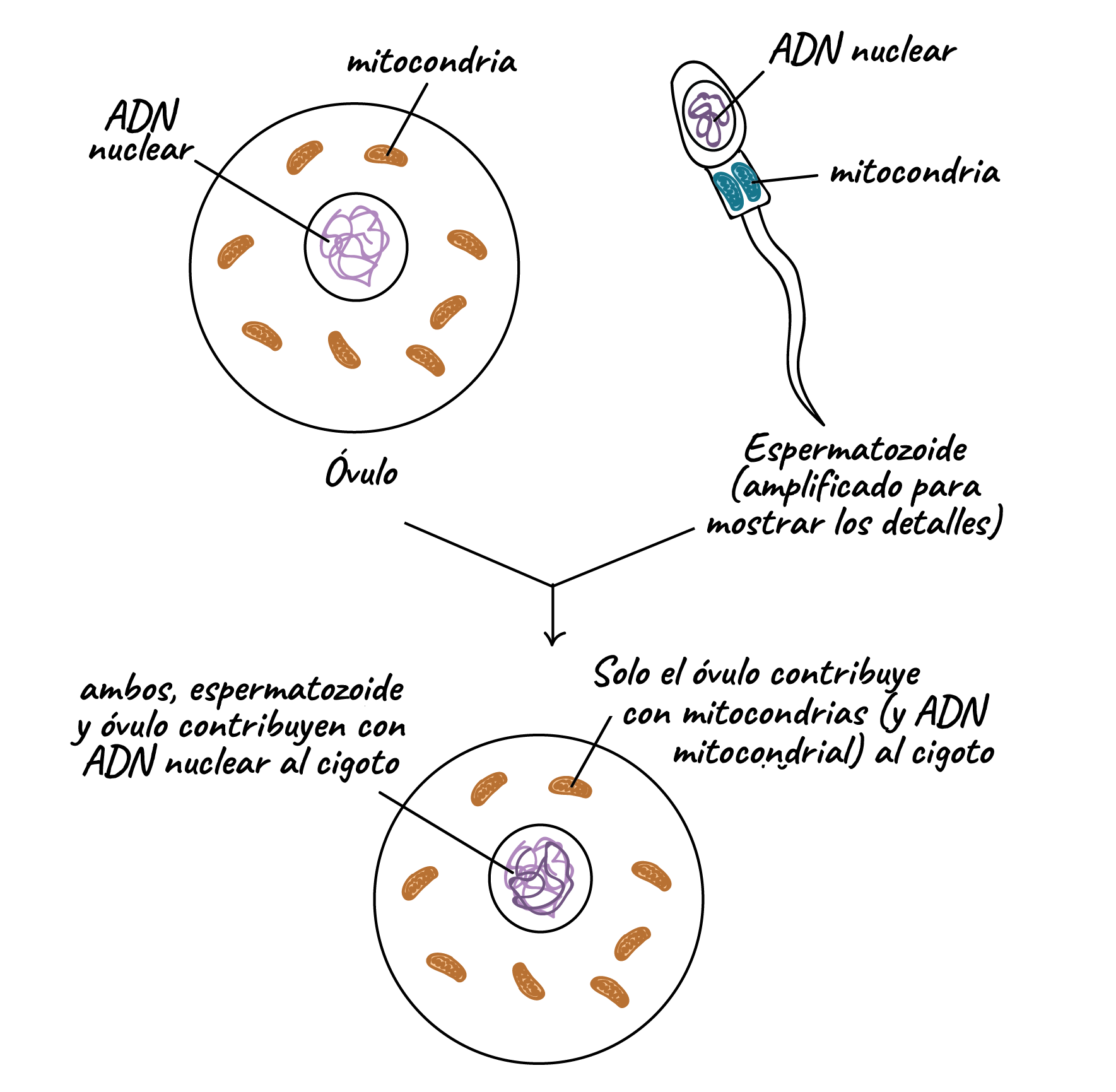
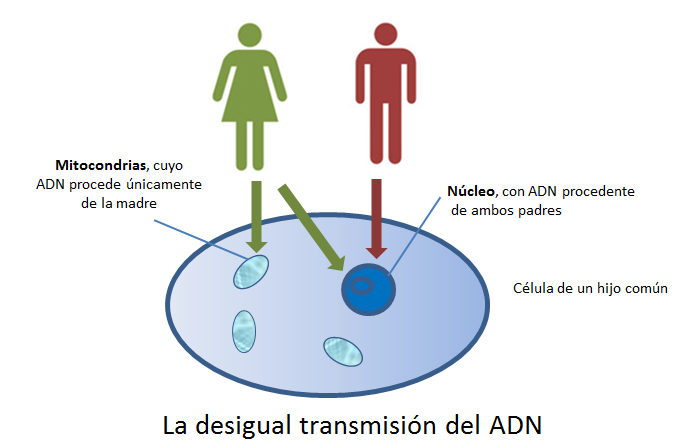
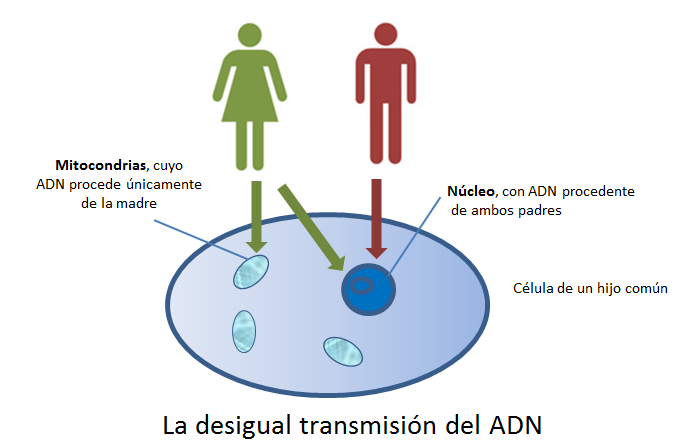
Aunque ha habido un considerable debate sobre si la transmisión del ADN mitocondrial (ADNmt) paterno puede coexistir con la transmisión materna del ADNmt, en general se cree que las mitocondrias y el ADNmt se heredan exclusivamente de forma materna en los seres humanos.
Tradicionalmente se ha considerado que el ADN mitocondrial humano se hereda sólo por vía materna. Según esta concepción, cuando un espermatozoide fecunda un óvulo penetra el núcleo y su cola junto con sus mitocondrias son destruidos en el óvulo materno. Por lo tanto, en el desarrollo del cigoto sólo intervendrían las mitocondrias contenidas en el óvulo. Sin embargo, se ha demostrado que las mitocondrias del espermatozoide pueden ingresar al óvulo. Según algunos autores el ADN mitocondrial del padre puede perdurar en algunos tejidos, como los músculos. Según otros, no llega a heredarse al ser marcado por ubiquitinación y degradado.
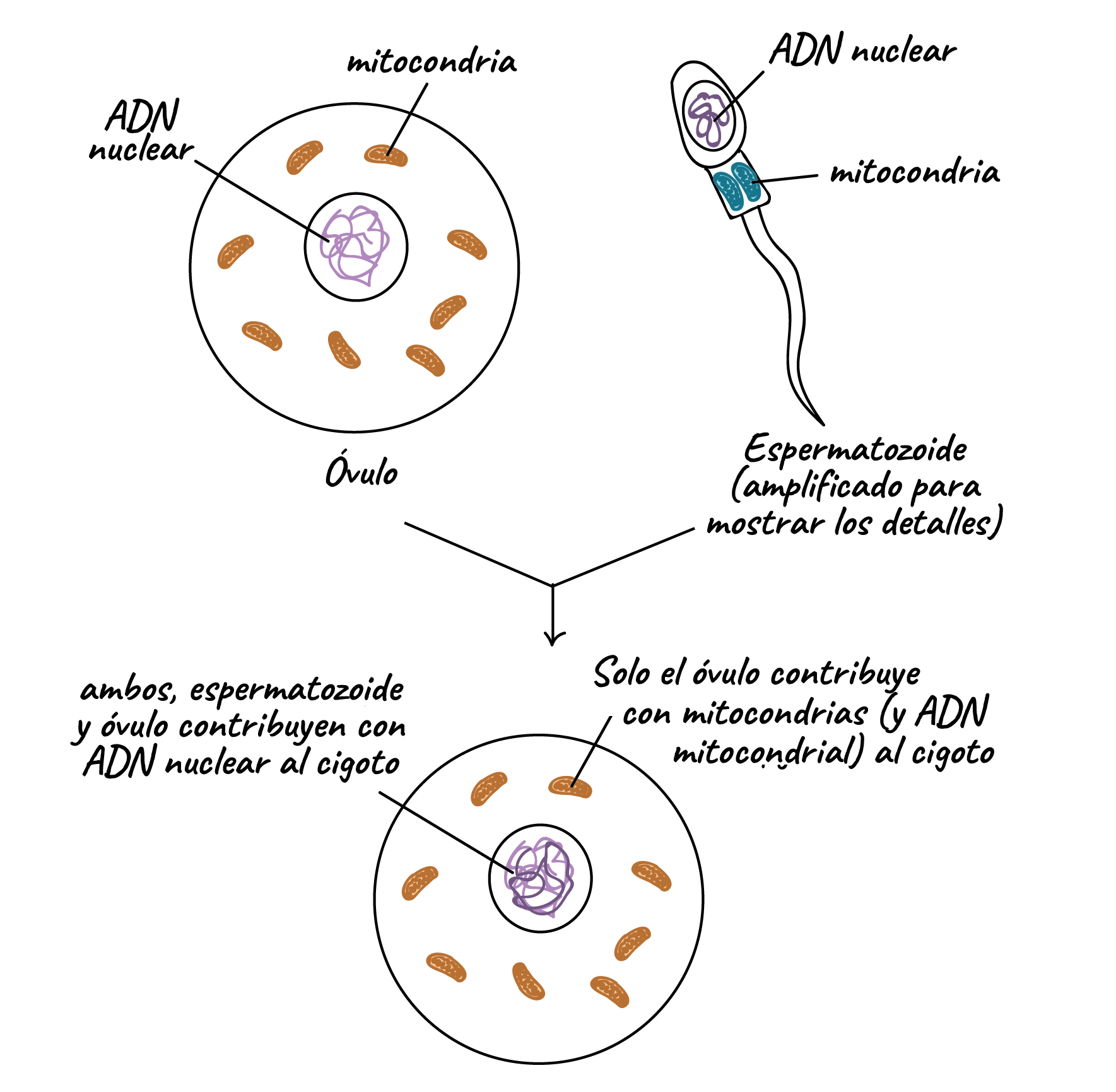
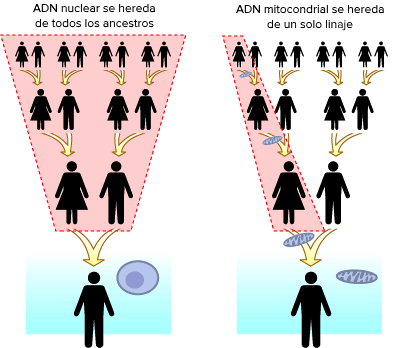
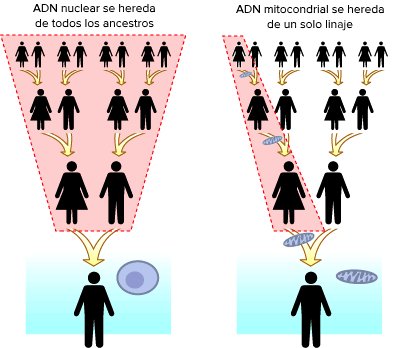
A diferencia del ADN nuclear (izquierda), el ADN mitocondrial solo se hereda del linaje materno (derecha)
CONTINUA LA HISTORIA …..
Para confirmar los hallazgos en la Familia A, reclutaron dos familias adicionales (Familias B y C) cuyos probandos inicialmente presentaron patologías divergentes que se sospechaba que tenían algún nivel de participación mitocondrial.
- El probando para la familia B es un varón de 35 años con retraso en el desarrollo, fatiga crónica, diabetes, cardiopatía congénita, taquicardia supraventricular (TSV) y estado post ablación evaluado en MitoClinic en CCHMC.
- El probando para la Familia C,, es una mujer de 46 años a quien se le diagnosticó el síndrome de Guillain-Barré a los 6 años y se presentó con prematuridad, hiperextensibilidad, piel translúcida delgada, fatiga crónica, dolor corporal difuso y Posible fiebre periódica.
Pero en ninguno de estos probandos se demostró que tuvieran UNA ENFERMEDAD MITOCONDRIAL POR ALTERACIÓN GENÉTICA DEL ADN MITOCONDRIAL (ADNmt)
COMENTARIOS 3
Los científicos aún no están completamente seguros de por qué este proceso ha evolucionado para ser estrictamente matrilineal, pero algunas teorías han pasado a primer plano. Por un lado, se cree que las mitocondrias de los espermatozoides experimentan mayores tasas de mutación que las de los óvulos, lo que hace que su aporte sea un poco más arriesgado.
Además, tener solo un tipo de mitocondria facilita la coordinación de los genomas en el núcleo y las mitocondrias, ya que ambos generan las materias primas necesarias para la función celular adecuada. La adición de otro actor mitocondrial (mitocondrias de los espermatozoides), según la teoría, podría enturbiar este íntimo diálogo bidireccional.
Resumen.
Los resultados presentados en este artículo proporcionan pruebas claras y provocativas de la transmisión biparental del ADNmt en tres familias multigeneracionales separadas, según lo confirmaron dos laboratorios independientes.
Claramente, estos resultados deberán ponerse de acuerdo con el hecho de que la herencia materna sigue siendo absolutamente dominante en una escala de tiempo evolutiva y que los eventos ocasionales de transmisión paterna parecen no haber dejado una marca detectable en el registro genético humano.
La dilucidación del mecanismo molecular por el cual se produce esta transmisión biparental ampliará nuestra comprensión fundamental del proceso de herencia mitocondrial y puede proporcionar un enfoque alternativo para minimizar las consecuencias de la transmisión del ADNmt materno patógeno en los seres humanos.
Cualquiera que sea el mecanismo de este fenómeno inusual, está claro que se necesitarán años de investigación para comprender completamente y explotar las ramificaciones de este descubrimiento.
CONCLUSIONES
- Estos inusuales casos de herencia biparental. ¿Afectarán a los estudios de movimiento de poblaciones alrededor del planeta?, aunque los autores afirman que estos casos “no parecen haber dejado una marca detectable en el registro genético de la humanidad”.
- Los autores estudiaron sólo en ADN mitocondrial y NO estudiaron el exoma del ADN nuclear.
- Tan sólo se ha reportado transmisión parental anteriormente en un solo caso en 2002. Este estudio aporta 3 nuevas familias multigeracionales
- Una exploración exhaustiva de la segregación de mtDNA en estas familias muestra la transmisión biparental de mtDNA con un modo de herencia autosómico dominante.
- Proponen que la transmisión del ADNmt paterno en estas familias debe ir acompañada de la segregación de una mutación en un gen nuclear involucrado en la eliminación mitocondrial paterna y que existe una alta probabilidad de que el gen en cuestión opere a través de una de las vías identificadas anteriormente.
- Refieren que sus análisis del ADNmt NO identificaron ninguna variante patógena o probablemente patógena en las tres familias. Es decir que no tenían ENFERMEDAD MITOCONDRIAL POR ALTERACIÓN GENÉTICA EN EL ADN MITOCONDRIAL.
- ¿Pero, y en el ADN nuclear?
- Los autores estudiaron sólo en ADN mitocondrial y NO estudiaron el exoma del ADN nuclear. Por lo tanto no pueden decir que NO tuvieran alguna variante patógena o probablemente patógena en el ADN nuclear – causante de ENFERMEDAD MITOCONDRIAL DE ORIGEN NUCLEAR -.
REFERENCIAS
- Schwartz M, Vissing J (2002) Paternal inheritance of mitochondrial DNA. N Engl J Med 347:576–580
- Luo S. et al. Biparental Inheritance of Mitochondrial DNA in Humans. Proc Natl Acad Sci U S A. 2018;115:13039-13044. doi: 10.1073/pnas.1810946115.
PROF. DR. FERNANDO GALAN