Fernando Galán Galán
Profesor Titular de Medicina
Especialista en Medicina Interna
Experto en Miopatía Mitocondrial del Adulto
Fibromialgía y Síndrome de Fatiga crónica
BLOG
¿QUÉ ES LA PRUEBA DE LA MESA BASCULANTE? UTILIDAD EN EL DIAGNÓSTICO DEL SÍNCOPE DE CAUSA DESCONOCIDA
DIFERENCIAR
- La lipotimia es un «desvanecimiento» sin pérdida de la conciencia.
- Presíncope es la sensación que los pacientes tienen que van a perder la conciencia de forma inminente, pero sin llegar a perderla Los síntomas asociados al presíncope son relativamente inespecíficos, siempre autolimitados y se solapan con los que aparecen en la fase prodrómica del síncope (mareo con mayor frecuencia, vahído, aturdimiento, debilidad, visión borrosa, sudación, náuseas).
- El síncope (popularmente DESMAYO) es una pérdida transitoria de conciencia, asociada a una pérdida de tono postural, con recuperación espontánea, sin necesidad de cardioversión eléctrica o farmacológica. Se caracterizada por un inicio rápido, una corta duración y una recuperación espontánea y completa en un lapso breve de tiempo (por lo general no mayor de 20 segundos) sin necesidad de realizar maniobras de reanimación.
LA MESA BASCULANTE es una prueba simple, no invasiva e informativa descrita por primera vez en 1986 como una herramienta de diagnóstico para pacientes con síncope de origen desconocido.
Por lo general se realiza en los departamentos de electrofisiología del hospital con el objetivo final de la reproducción del síncope y posterior terapia adecuada.
INDICACIONES
Considerar la prueba en pacientes
- con signos o síntomas sugestivos de hipotensión ortostática, vasodepresor o síncope vasovagal, taquicardia ortostática postural,
- cuando se han eliminado otras causas de síncope.
En general, considere esta prueba en los pacientes con las siguientes circunstancias:
- Hipotensión (inexplicada)
- Taquicardia cuando está de pie
- Palidez cuando está erguido
- Palpitaciones ortostáticas
- Mareo (inexplicado)
- Sensación de desmayo.
- Historia de frecuentes caídas inexplicadas
- Historia de episodios de desmayos o pérdida de conciencia
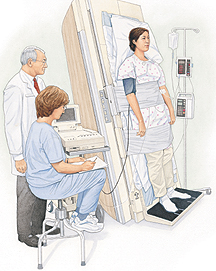
EN QUÉ CONSISTE LA PRUEBA
- En colocar a un paciente sobre una mesa plana con un pie de apoyo, luego se va inclinando la mesa hacia arriba durante un período de tiempo para observar los cambios en la presión arterial y la frecuencia cardíaca.
- El paciente se coloca inicialmente en posición supina y horizontal sobre la mesa, luego se inclina gradualmente hasta una posición vertical completamente vertical.
- Durante el estudio, la presión arterial, la frecuencia cardiaca, la saturación de oxígeno y los ritmos cardíacos se registran y monitorean el punto final del desmayo, lo que indica un resultado positivo de la prueba de inclinación.
- El paciente también se observa por signos y síntomas que requieren la terminación temprana del estudio.
TÉCNICA DE LA PRUEBA
Los siguientes pasos describen el posicionamiento y la técnica en las pruebas de mesa basculante:
- Vestir al paciente en traje de hospital sin ataduras restrictivas alrededor del abdomen o las piernas.
- Inserte un catéter intravenoso e inicie un goteo de mantenimiento IV con NaCl al 0,9%.
- Coloque al paciente sobre la mesa inclinada y asegure al paciente con correas protectoras para evitar caídas.
- Aplicar los monitores de la presión arterial, la frecuencia cardíaca, la saturación de oxígeno y ritmo y registrar las mediciones de la línea base.
- Haga que el paciente descanse durante 10 minutos.
- Proporcionar una habitación que sea tranquila, tenue, y una temperatura cómoda.
- Levante la mesa de inclinación hasta 80 °.
- Registre la presión arterial, la frecuencia cardíaca y las saturaciones de oxígeno cada minuto.
- Incline la mesa en posición vertical durante 20-45 minutos dependiendo del protocolo.
- Registre los cambios de ritmo en la tira ECG.
- Decida si la provocación farmacológica con nitroglicerina después de 5 minutos de inclinación o isoproterenol después de 20 minutos de inclinación es necesaria para provocar una respuesta.
- Registre cualquier síntoma o signo observado.
- Terminar la inclinación si la presión arterial sistólica cae por debajo de 70 mmHg, incluso si los síntomas no están presentes.
- Terminar la inclinación si el paciente se desmaya, y volver al paciente a la posición supina.
- Coloque al paciente en posición inversa de Trendelenburg si la presión arterial no se normaliza.
- Administrar un bolo de 250 ml de NaCl al 0,9% para la hipotensión.
- Registre la presión arterial y la frecuencia cardíaca hasta que regrese a la línea de base.
- Desconecte el paciente y permita que el paciente se siente en la silla durante 5 minutos.
Esta prueba es una forma de estrés ortostático que simula una posición prolongada y en realidad es más estresante que estar de pie, ya que el paciente se ve privado del bombeo del músculo esquelético que normalmente ocurre estando de pie.
El nivel de estrés puede incrementarse mediante:
- la infusión de isoproterenol
- la administración de nitroglicerina sublingual,
Que aumenta la probabilidad de síncope durante la prueba.
Por lo general, se lleva a cabo una monitorización de la presión arterial continua y no invasiva.
Los posibles hallazgos y lo que implican se describen a continuación.
- La especificidad de la prueba para el síncope vasovagal es de hasta el 90%
- La tasa de falsos positivos es de alrededor del 10% (la especificidad se reduce con la provocación farmacológica).
La sensibilidad es de alrededor del 80%,
- y la prueba es positiva en hasta el 66% de los pacientes con Síncope inexplicado.
La tasa de falsos positivos es mayor en pacientes con cardiopatía estructural, bloqueo de rama izquierda o bloqueo de rama derecha;
- de hecho, las pruebas MESA BASCULANTE en pacientes con síncope arrítmico y estudios electrofisiológicos anormales provocan síncope en hasta el 25% de estos pacientes.
El rendimiento de la prueba es más alto:
- En pacientes con una probabilidad intermedia de síncope vasovagal antes de la prueba,
- como los que no tienen cardiopatía estructural y tienen síncope o recurrente inexplicado, pacientes ancianos con síncope o caída inexplicable
- y pacientes con cardiopatía estructural (por ejemplo: Enfermedad coronaria tratada, hipertrofia ventricular izquierda), pero con una fracción de eyección normal o sólo ligeramente reducida, ninguna enfermedad valvular significativa y resultados de estudios electrofisiológicos normales.
El rendimiento más bajo de la prueba la tienen:
- Los pacientes con una probabilidad de pre-prueba alta o baja de síncope vasovagal
La prueba está CONTRAINDICADA en pacientes con Ictus reciente, Infarto de miocardio reciente y Enfermedad coronaria o Carotídea grave
TIPOS DE RESPUESTA EN LA MESA BASCULANTE
Síncope del vasodilatador: hipotensión abrupta y rápida sin una disminución significativa de la frecuencia cardíaca (<10%).
Síncope cardio-inhibitorio: hipotensión con una disminución de la frecuencia cardíaca a menos de 40 latidos por minuto o una pausa de más de 3 segundos.
- Una respuesta mixta se caracteriza por una caída significativa de la frecuencia cardíaca que permanece, sin embargo, más rápida de 40 latidos por minuto sin una pausa prolongada.
- En todas las formas de síncope vasovagal, excepto en algunas formas cardioinhibitarias, la presión arterial cae antes que la frecuencia cardíaca disminuya. La presión arterial cae repentinamente.
Hipotensión ortostática: hipotensión dentro de los 10 minutos de la prueba, sin bradicardia (generalmente se observa un ligero aumento en la frecuencia cardíaca). La disminución de la presión arterial es más gradual en la hipotensión ortostática que en el síncope vasovagal.
Síndrome de taquicardia postural ortostática: aumento significativo de la frecuencia cardíaca durante los primeros 10 minutos de la prueba (un aumento de más de 30 latidos por minuto o una frecuencia cardíaca absoluta de más de 120 latidos por minuto). No se produce hipotensión significativa (la presión arterial es normal o baja normal).
Síncope cerebral: no hay cambio hemodinámico significativo, pero se observa vasoconstricción cerebral intensa en el estudio Doppler transcraneal.
Síncope psicogénico: síncope sin cambio Doppler hemodinámico o transcraneal.
Notas
A) Para ser considerado positivo para el síncope vasovagal, debe producirse hipotensión (con o sin bradicardia) junto con la reproducción de síncope o pre síncope.
B) Un efecto hemodinámico sin síntomas no se considera un resultado anormal de la prueba de la mesa basculante.

Preguntas de diagnóstico para determinar si el síncope es vasovagal o por otra causa de síncope
|
Pregunta |
Puntos (en caso afirmativo) |
|
¿Tiene antecedentes de al menos una de estas patologías: bloqueo bifascicular, asistolia, taquicardia supraventricular, diabetes? |
- 5 |
|
Cuando existieron testigos durante el desmayo ¿notaron que se puso azul (cianótico? |
- 4 |
|
¿Los episodios de síncope comenzaron cuando tenía 35 años de edad o más tarde? |
- 3 |
|
¿Recuerda algo mientras estaba inconsciente? |
- 2 |
|
¿Tiene mareos o se desmaya al estar sentado o de pie por un tiempo prolongado? |
1 |
|
¿Suda o siente calor antes de desmayarse? |
2 |
|
¿Tiene mareos o desmayos con el dolor o maniobras médicas?
|
3 |
El paciente tiene síncope vasovagal si la puntuación es ≥ a - 2.
Síncope debido a otras causas si la puntuación es < a -2
La puntuación clasificó correctamente al 90% de los pacientes, diagnosticando síncope vasovagal con una sensibilidad del 89% y una especificidad del 91%.
La regla de decisión sugirió que el 68% de un adicional de 95 pacientes con síncope de causa desconocida y una prueba de mesa basculante negativa tienen síncope vasovagal.
Syncope Risk Score. Evaluación del Síncope a los 30 días del ingreso en Urgencias y Emergencias
|
Edad mayor de 90 años |
|
|
El enfermo es varón |
|
|
Historia de Arritmia |
|
|
Presión Arterial Sistólica > 160 mm Hg a su llegada |
|
|
ECG anormal |
|
|
Troponina I anormal |
|
|
Cuasi-síncope |
Puntuación:
Evaluación:
Mortalidad estimada a los 30 días de su Admisión:
CONCLUSIONES
- Mesa basculante herramienta de diagnóstico para pacientes con síncope de origen desconocido.
- La especificidad de la prueba para el síncope vasovagal es de hasta el 90% con una sensibilidad ≈ del 80%,
- Esta prueba es positiva ≈ en el 66% de los pacientes con Síncope inexplicado.
- La prueba está CONTRAINICADA en pacientes con Ictus reciente, Infarto de miocardio reciente y Enfermedad coronaria o Carotídea grave
REFERENCIAS
- Elias B. Hanna. Syncope: Etiology and diagnostic approach. Cleve Clin J Med. 2014 ;81:755-66
- Sheldon R, Rose S, Connolly S, Ritchie D, Koshman ML, Frenneaux M. Diagnostic criteria for vasovagal syncope based on a quantitative history. Eur Heart J. 2006 ;27 :344-50.
- Sheldon R. Syncope diagnostic scores. Prog Cardiovasc Dis. 2013 ;55:390-5.
- Sun BC, Derose SF, Liang LJ, et al.: Predictors of 30-day serious events in older patients with syncope. Ann Emerg Med 2009; 54; 769-778
- Ruwald MH, Ruwald AC, Jons C, Lamberts M, Hansen ML, Vinther M, Køber L, Torp-Pedersen C, Hansen J, Gislason GH. Evaluation of the CHADS2 risk score on short- and long-term all-cause and cardiovascular mortality after syncope. Clin Cardiol. 2013 ;36:262-8
RESUMEN Y COMENTARIOS. PROF. DR. FERNANDO GALAN




