Fernando Galán Galán
Profesor Titular de Medicina
Especialista en Medicina Interna
Experto en Miopatía Mitocondrial del Adulto
Fibromialgía y Síndrome de Fatiga crónica
BLOG
ALGUNOS PACIENTE RECHAZAN EL TRATAMIENTO FARMACOLÓGICO DE LA OSTEOPROROSIS POR TEMOR A LOS EFECTOS SECUNDARIOS. 1ª parte, FRACTURAS ATÍPICAS DE FÉMUR
En un estudio realizado en 10 países europeos - incluida ESPAÑA - sólo el 35 por ciento de las mujeres que experimentaron al menos una fractura en un año, recibieron tratamiento farmacológico.
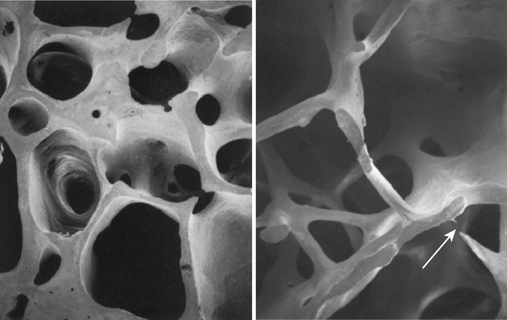
Hueso Hueso osteoporótico
Miedo a los efectos secundarios.
Se ha vuelto común que los pacientes con osteoporosis, incluidos los pacientes con alto riesgo de fractura, estén más preocupados por los posibles efectos secundarios de los medicamentos que por las consecuencias de las fracturas y, por lo tanto, rechacen el tratamiento.
El miedo a los medicamentos para la osteoporosis se evaluó en un estudio reciente realizado por la Fundación Nacional de Osteoporosis (NOF) de EE. UU. Con su "comunidad en línea" de aproximadamente 28,000 individuos, con 853 (aproximadamente 3%) respondiendo.
- Alrededor del 38% de los encuestados habían recibido un medicamento que no tomaron,
- y el 79% de ellos afirmó que el miedo a los efectos secundarios era la razón para no tomarlo.
- Además, alrededor del 43% de los encuestados pensó que el riesgo de efectos secundarios con el tratamiento de la osteoporosis era mayor que el beneficio.
- Los resultados de la encuesta NOF son consistentes con la experiencia clínica de que muchos pacientes que podrían beneficiarse de un medicamento para la osteoporosis tienen miedo de tomarlo.
¿Por qué tantos pacientes tienen miedo de los medicamentos para la osteoporosis?
No hay una explicación simple, pero hay algunos factores que contribuyen a la situación.
- Las noticias en los medios de comunicación, no siempre son precisas.
A veces, quizás sin saberlo y con la mejor de las intenciones, los medios de comunicación contribuyen al temor de los pacientes a los medicamentos contra la osteoporosis. Los informes de los medios que son parciales, incompletos, mal interpretados o mal entendidos podrían influir en el comportamiento del paciente.
La encuesta de NOF descubrió que casi todos los pacientes buscan información sobre un nuevo tratamiento más allá de los médicos antes de comenzarlo, siendo Internet la fuente de información más común.
- Las noticias de los medios, que se encuentran en Internet, la televisión y los medios impresos, así como las experiencias anecdóticas de amigos y familiares también influyen en las decisiones de los pacientes.
- Las noticias de estas fuentes pueden ser alarmantes, ya que generalmente se centran en las malas noticias sobre los posibles efectos secundarios de los medicamentos.
- El beneficio del tratamiento - que en el caso de la osteoporosis sería ninguna fractura - no se considera de interés periodístico.
- Es la percepción de riesgo más que la probabilidad de daño lo que más preocupa a los pacientes.
- Un informe de un evento muy raro, como la osteonecrosis de la mandíbula o la fractura atípica del fémur, puede causar terror en un paciente que está considerando el tratamiento de la osteoporosis, aunque la probabilidad de que ocurra es extremadamente baja y el beneficio para la reducción del riesgo de fractura es excelente.
- Las compañías farmacéuticas y agencias reguladoras de los gobiernos
A menudo hay confusión y malentendidos sobre el significado de "efecto secundario" y su uso en la literatura educativa proporcionada por los fabricantes farmacéuticos. Una persona razonable podría pensar que el efecto secundario de un medicamento es un hecho médico no deseado causado por el medicamento. Sin embargo, el término "efecto secundario" a menudo se usa comúnmente para describir un evento adverso informado en un ensayo clínico que es numéricamente mayor en el grupo de tratamiento en comparación con el grupo de placebo, sin tener en cuenta la magnitud de la diferencia, la plausibilidad biológica o la causalidad. Las diferencias numéricas triviales en las tasas de eventos pueden malinterpretarse como una relación causal.
Las compañías farmacéuticas contribuyen a las inquietudes de los pacientes sobre los fármacos, tal vez debido a la preocupación por litigios o respuestas a agencias reguladoras gubernamentales.
Como ejemplo, un sitio web patrocinado por la industria para denosumab (Prolia; Amgen) proporciona "información de seguridad importante" para los pacientes. Aquí dice: "Los efectos secundarios más comunes de Prolia son dolor de espalda, dolor en brazos y piernas, colesterol alto, dolor muscular e infección de vejiga". Esta advertencia podría llevar a una paciente con dolor de espalda crónico a creer que este sería un medicamento malo para ella.
Pero la evidencia, de un examen detenido de los datos del ensayo de fase III de denosumab, llamado FREEDOM, en el que 7.868 mujeres con osteoporosis posmenopáusica, muestra que el dolor de espalda es común en mujeres con osteoporosis posmenopáusica; no muestra que denosumab cause dolor de espalda.
Un camino a seguir
El miedo a tomar medicamentos contra la osteoporosis debe considerarse en el contexto de cada paciente individual, con reconocimiento de que la reticencia a tomar medicamentos puede ser irracional pero real. Deben discutirse las preocupaciones del paciente y las percepciones erróneas deben corregirse en un entorno amable. Un paciente que está bien informado es más capaz de tomar decisiones sabias de tratamiento.
- Los principales medios de comunicación tienen la responsabilidad de producir informes equilibrados que identifiquen los riesgos en proporción a los beneficios del tratamiento, mostrando el riesgo absoluto en lugar del riesgo relativo, y describiendo la magnitud del riesgo para diferentes poblaciones de pacientes, dosis y duración de la terapia.
Efecto secundario raro: Fracturas atípicas de fémur (AFF)
Fracturas atípicas de fémur (AFF) generalmente involucran diáfisis o región sub trocantérea del fémur
- El riesgo absoluto de fractura atípica del fémur en mujeres que superaron los 5 años de tratamiento con bisfosfonatos (BF) fue del 0,13% durante el año siguiente y del 0,22% en 2 años. Esta observación es consistente con la impresión clínica prevalente de que tales fracturas son raras, incluso entre pacientes con terapia con BFs a largo plazo.
- El riesgo absoluto de estas fracturas en pacientes con BFs es bajo, con un rango de 3.2 a 50 casos por 100,000 años-persona. Después de suspender la terapia con BFs, el riesgo disminuye en un 70% por año.
- Según los cálculos de metanálisis y las revisiones realizadas a 5 años de uso de bisfosfonatos causarán menos de 1 AFF por cada 100 fracturas prevenidas
- Las fracturas atípicas del fémur generalmente no se observan dentro de los primeros cinco años de tratamiento de los bifosfonatos, y la mayoría de los casos se informan con más de siete años de tratamiento con bifosfonatos.
- Los síntomas iniciales son dolor sordo y doloroso en la ingle.
- Las radiografías simples pueden revelar engrosamiento cortical. Los hallazgos de las radiografías, especialmente casos tempranos / leves, se confirmarán mediante imágenes DXA , imágenes adicionales con resonancia magnética (MRI) o gammagrafía ósea
Las fracturas atípicas de fémur (Atypical Femur Fracture –AFF-, por sus siglas en inglés) son extremadamente raras y, aunque están asociadas con el uso de bisfosfonatos (particularmente el uso a largo plazo), son mucho más raras que las fracturas vertebrales y de cadera comunes, que pueden evitarse de manera efectiva mediante bisfosfonatos.
- La relación beneficio / riesgo de AFF para 3 a 5 años de uso de BP en mujeres osteoporóticas es abrumadoramente positiva: por cada AFF causada por BP, se evitarían ∼1200 fracturas, incluidas 135 fracturas de cadera.
- Ciertos grupos de pacientes tienen un mayor riesgo de AFF, incluidos los pacientes con glucocorticoides y los pacientes de ascendencia asiática: estos pacientes deben ser monitoreados más de cerca, particularmente después de 3 a 5 años de uso de bisfosfonatos.
- Se debe consultar a los pacientes en tratamiento con bisfosfonatos a largo plazo sobre el dolor en el muslo y, si está presente, se deben realizar estudios radiológicos para evaluar el engrosamiento cortical o las fracturas por estrés.
- En pacientes con signos de AFF incompletas, se debe suspender los bisfosfonatos y, en pacientes con una línea de fractura de AFF incompleta visible, se puede considerar la cirugía profiláctica
- Existe alguna evidencia de que las vacaciones temporales de bisfosfonatos (hasta 3 a 5 años) para pacientes con niveles más bajos de riesgo de fractura osteoporótica podrían reducir el riesgo de AFF sin la pérdida de beneficios sustanciales de la terapia con bisfosfonatos durante las vacaciones con medicamentos.
- Se han observado AFF con otros tipos de tratamientos, incluidos denosumab y romozosumab, pero se desconoce la incidencia con respecto a los BP. Estas observaciones ponen en duda la hipótesis que AFF ocurren solamente debido a la supresión excesiva de la remodelación ósea.
- Hubo dos AFF (0,8 por 10.000 años participantes), uno en el grupo a largo plazo durante el año 4 de la extensión (año 7 del tratamiento con denosumab) y uno en el grupo cruzado durante el año 3 de la extensión (año 3 del tratamiento con denosumab )
- Una AFF después de 3 meses de tratamiento con romosozumab. El ensayo tuvo una duración de 24 meses y el romosozumab se administró solo durante los primeros 12 meses
PUEDEN SER INCOMPLETAS Y COMPLETAS
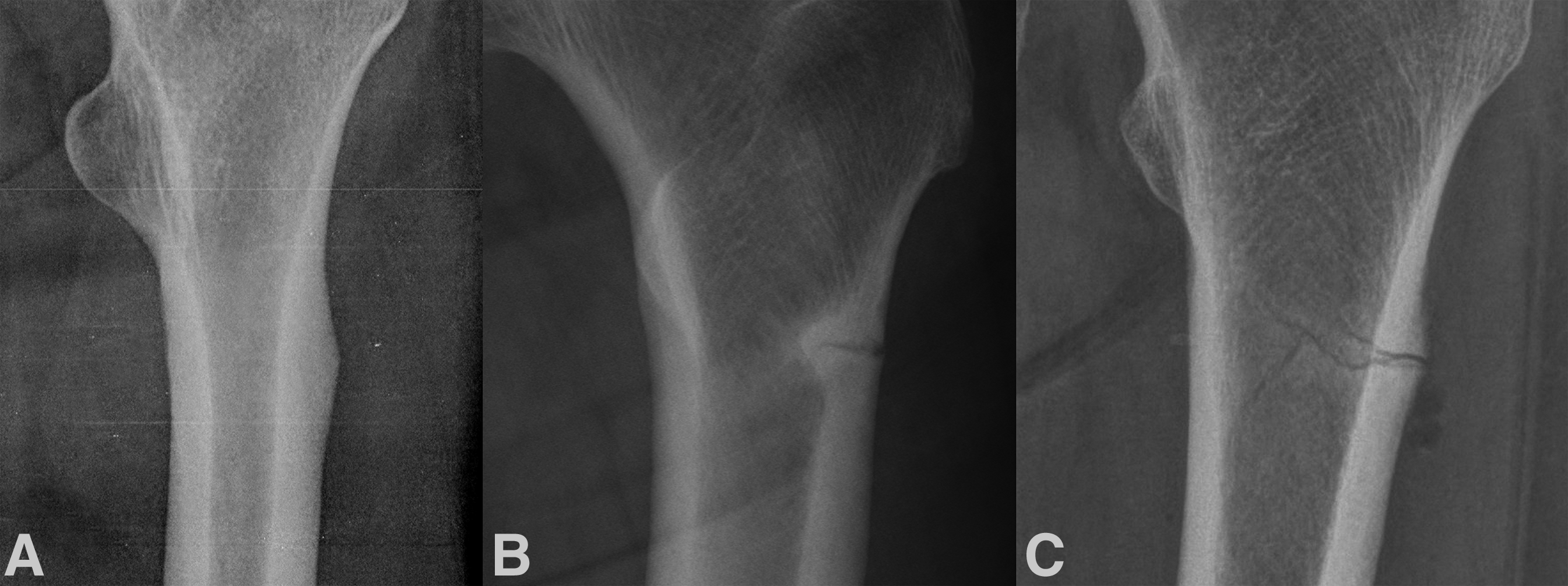
Evolución radiológica (A) Cambio cortical focal, (B) línea radiolúcida <1/2 del diámetro del hueso, y (C) línea radiolúcida> 1/2 del diámetro del hueso.
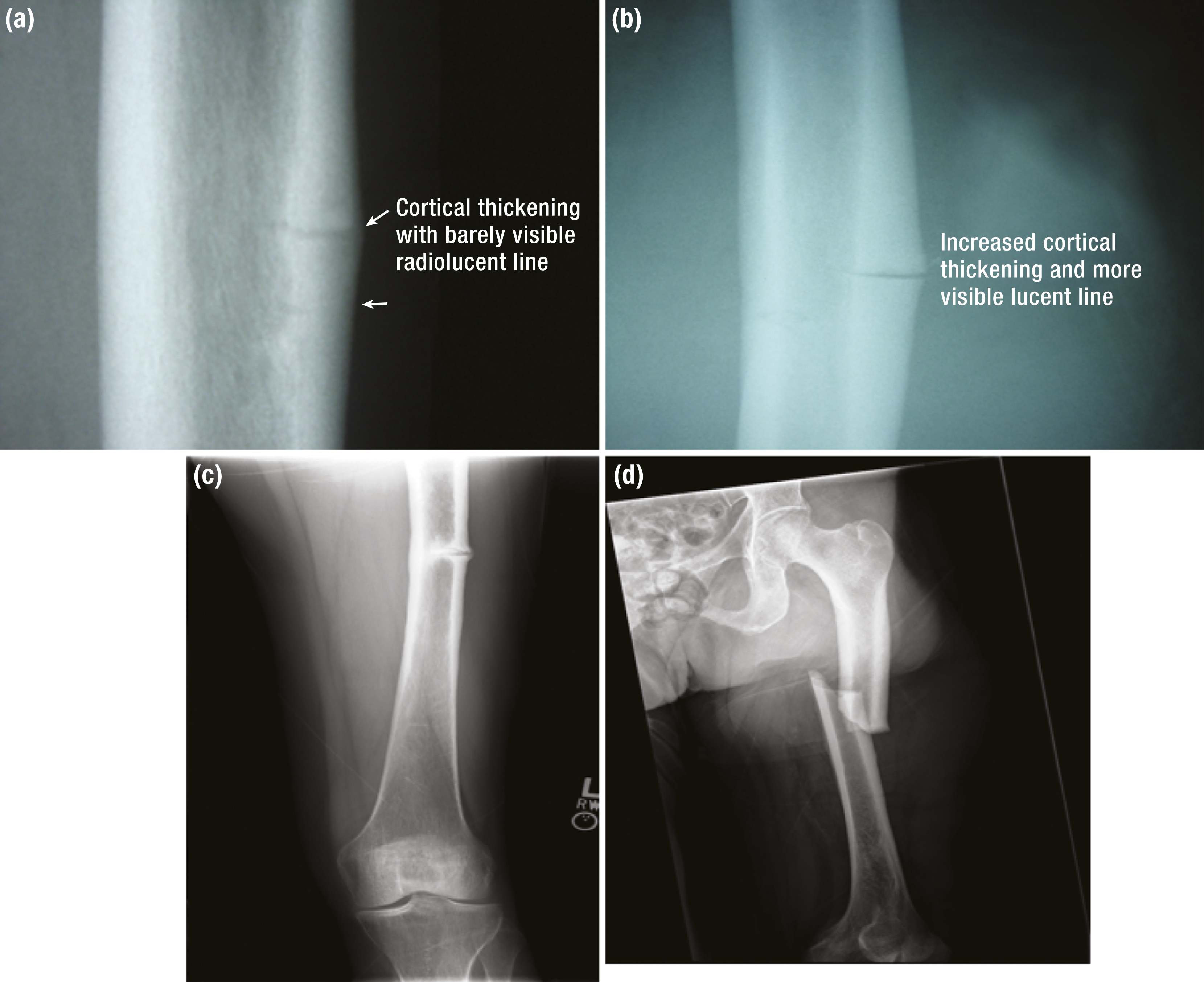
Etapas evolutivas de una AFF: desde la fractura por estrés inicial incompleta hasta la AFF completa
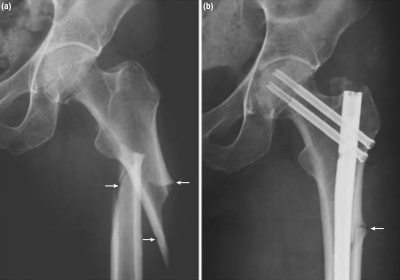
Un ejemplo de fractura atípica del fémur completa (a) antes de la operación y (b) después de la operación, que muestra la línea de fractura transversal y el engrosamiento cortical en la corteza lateral
La patogenia y el desarrollo de fracturas atípicas de fémur siguen el concepto de fractura por estrés o insuficiencia. Las AFF comparten características comunes con fracturas por estrés o insuficiencia, a saber, su progresión lenta, sensibilidad en el sitio de la fractura (ej, dolor en el muslo prodrómico en el caso de las AFF), una línea de fractura nominalmente perpendicular al eje largo del hueso y radiográfica signos de callo cortical y reparación. De hecho, tanto las AFF como las fracturas por estrés muestran un callo perióstico y, en etapas avanzadas, una línea radiolúcida a través de la corteza.
Las predisposiciones genéticas subyacentes. Basado en una secuenciación del exoma completo, una mutación GGPS1 se relacionó con la susceptibilidad a fracturas femorales atípicas relacionadas con bisfosfonatos.
Tratamiento médico de AFF incompletas
- Existe consenso en que para los pacientes con una AFF incompleta confirmada, se deben suspender los Bisfosfonatos .
- La ingesta de calcio y los niveles de vitamina D deben evaluarse y los suplementos deben proporcionarse según sea necesario.
- Para pacientes con dolor mínimo, se recomienda una prueba de carga de peso reducida durante 2 a 3 meses con muletas o un andador.
- A pesar de estas pautas, la identificación y el posterior tratamiento médico de un AFF son subóptimos.
El informe ASBMR de 2014 recomendó que después de la interrupción de los bisfosfonatos y el mantenimiento de calcio y vitamina D adecuados, es razonable que un médico considere la posibilidad de teriparatida ?? para un paciente en el que un AFF incompleta no está curando.
Cirugía profiláctica para AFF incompletos
- Aunque se puede intentar el tratamiento no quirúrgico de los AFF en pacientes sin una línea de fractura radiolúcida en radiografías simples,
- Se debe aconsejar a los pacientes con dolor significativo en el muslo y a aquellos con una línea radiolúcida en radiografías que se sometan a varillas intramedulares profilácticas para disminuir el riesgo de fractura completa y mejorar la funcionalidad y resultados clínicos.
- La fijación intramedular profiláctica condujo a resultados significativamente mejorados y a un tiempo de ingreso hospitalario reducido.
AFF completas
- La mayoría de los cirujanos ortopédicos recomiendan el uso de fijación de clavos intramedulares para el tratamiento de AFFS.
- Un clavo cefalomedular es un clavo intramedular largo que abarca toda la longitud del fémur e incluye un tornillo que se inserta a través del cuello femoral y dentro de la cabeza femoral. Este tipo específico de dispositivo intramedular es una opción de uso común para el tratamiento de AFF, ya que protege toda la longitud del fémur, incluida la cadera, y teóricamente reduce el riesgo de futuros riesgos de fractura
En conclusión, los AFF son raros pero siguen siendo un evento catastrófico para algunos pacientes. La relación beneficio / riesgo está claramente a favor de la BF y otros tratamientos en pacientes con alto riesgo de fracturas
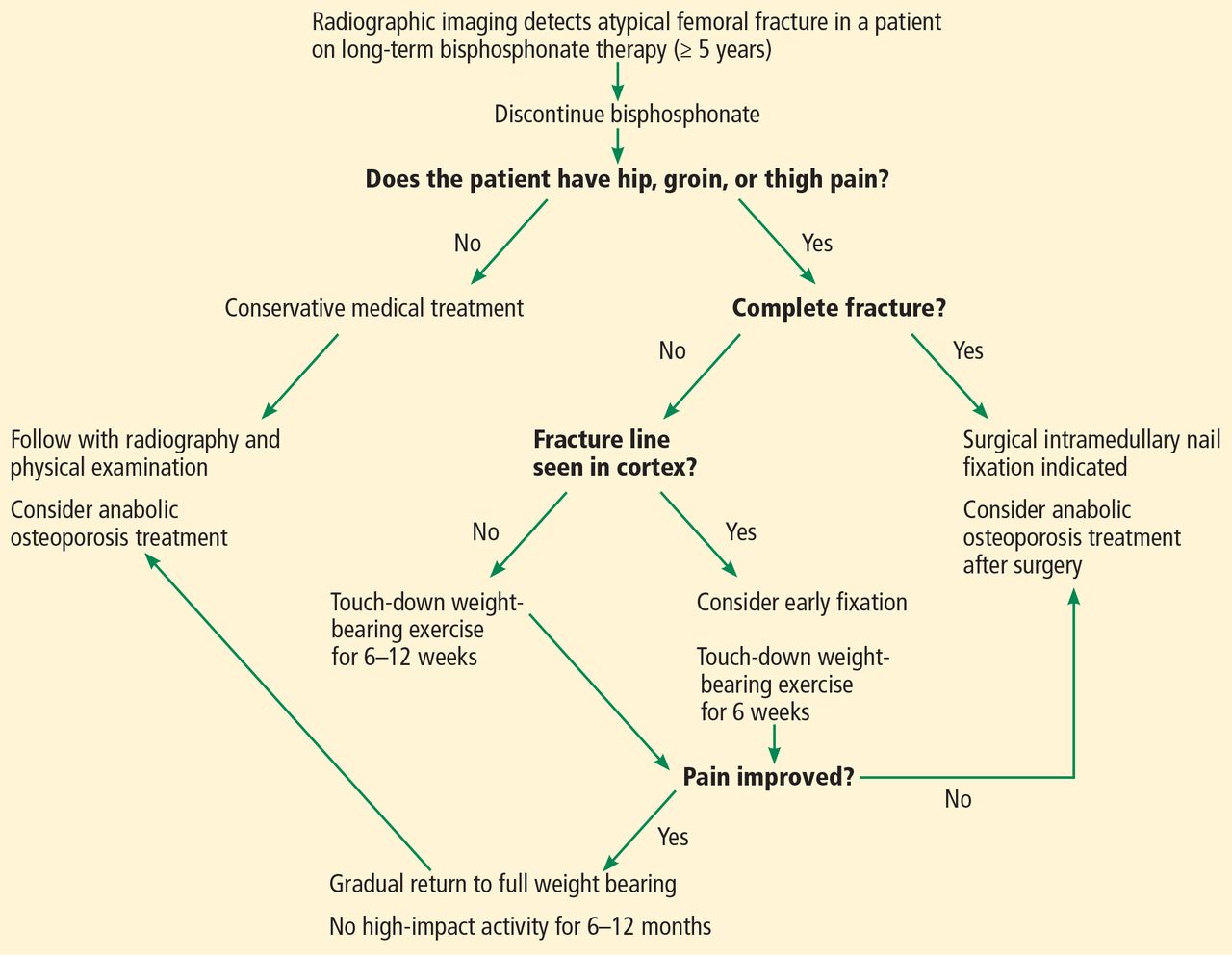
Algoritmo para tratar la fractura femoral atípica asociada a bisfosfonato.
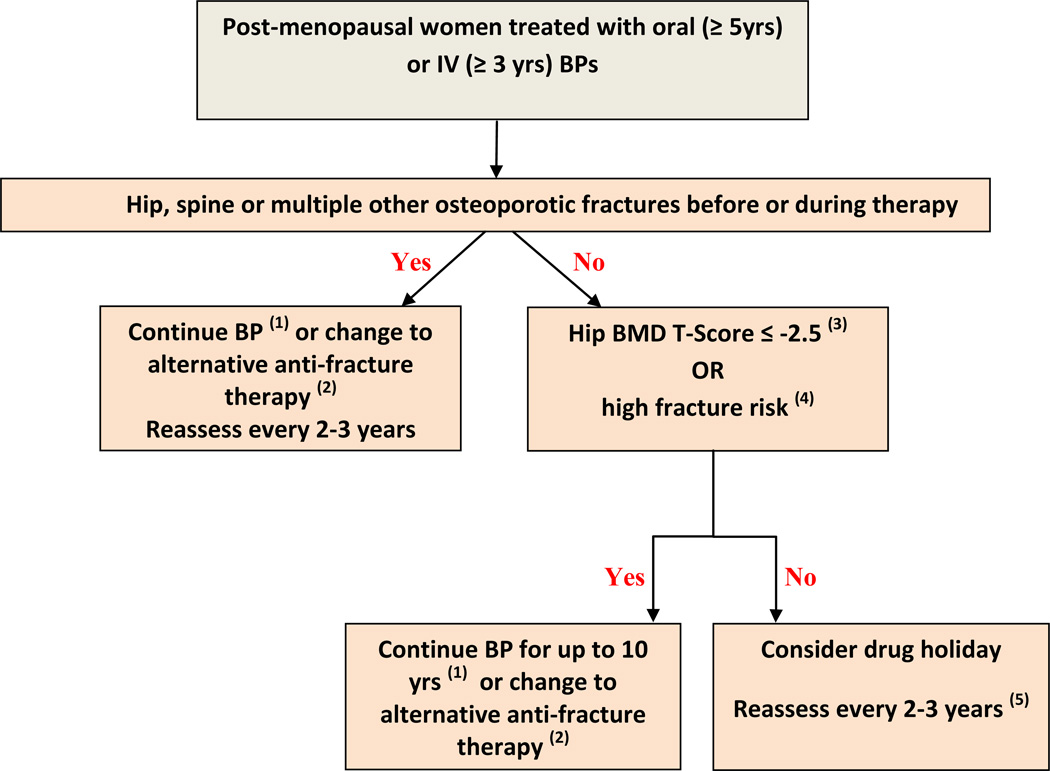
Algoritmo para el manejo de mujeres posmenopáusicas en terapia con bisfosfonatos a largo plazo
- Con base en la evidencia de la reducción de la fractura vertebral en los estudios de extensión FLEX y Horizon, continúe la terapia por hasta 10 años con bisfosfonatos orales o hasta 6 años con bisfosfonatos intravenosos. Para los pacientes que se fracturan en la terapia, evalúe la adherencia y descarte las causas secundarias de osteoporosis.
- Los beneficios de cambiar a una terapia antifractura alternativa después del tratamiento prolongado con bisfosfonato no se han estudiado adecuadamente.
- Según el estudio de extensión FLEX y Horizon (mujeres caucásicas), es posible que no se aplique a otras poblaciones.
- Alto riesgo de fractura: definido por la edad avanzada (70-75 años), otros factores de riesgo fuertes de fractura o la puntuación de riesgo de fractura FRAX que está por encima de los umbrales específicos del país. El uso de FRAX en pacientes en terapia solo se evaluó en la cohorte observacional de Manitoba. (1)
- La reevaluación incluye evaluación clínica, evaluación de riesgo que incluye factores de riesgo, y puede incluir medición de densidad ósea por DXA. El intervalo de monitoreo con DXA debe basarse en cambios que sean detectables y clínicamente significativos. La reevaluación puede ser necesaria a menos de 2 años en pacientes con una nueva fractura, o a la luz de la pérdida ósea acelerada anticipada (por ejemplo, la institución del inhibidor de aromatasa o la terapia con glucocorticoides).
CONCLUSIONES
- 79% de las pacientes con osteoporosis afirmó que el miedo a los efectos secundarios era la razón para no tomar los medicamentos para la osteoporosis.
- Las compañías farmacéuticas contribuyen a las inquietudes de los pacientes sobre los fármacos, tal vez debido a la preocupación por litigios o respuestas a agencias reguladoras gubernamentales.
- El riesgo absoluto de fractura atípica del fémur en mujeres que superaron los 5 años de tratamiento con bisfosfonatos fue del 0,13% durante el año siguiente y del 0,22% en 2 años. Después de suspender la terapia con bisfosfonatos, el riesgo disminuye en un 70% por año.
- A los 5 años de uso de bisfosfonatos causarán menos de 1 AFF por cada 100 fracturas prevenidas.
- La relación beneficio / riesgo de AFF para 3 a 5 años de uso de BP en mujeres osteoporóticas es abrumadoramente positiva: por cada AFF causada por BP, se evitarían ∼1200 fracturas, incluidas 135 fracturas de cadera.
REFERENCIAS
- Black DM et al. Atypical Femur Fractures: Review of Epidemiology, Relationship to Bisphosphonates, Prevention, and Clinical Management. Endocrine Reviews 2019; 40: 333–368
- Min BW et al. Scoring System for Identifying Impending Complete Fractures in Incomplete Atypical Femoral Fractures. JCEM 2017; 102: 545–550
PROF. DR. FERNANDO GALAN




